健康診断などで「骨密度が低い」と指摘されたり、ご家族に骨粗鬆症の方がいたりして、ご自身の骨の健康が気になっている方はいませんか?
骨密度が低いと起こる病気が「骨粗鬆症」。骨粗鬆症とは、骨の量が減ったり質が悪くなったりして骨が弱くなり、骨折のリスクが高まる状態を指します。放っておくと、日常生活に支障をきたすような骨折につながる可能性もあり、患者さんでも高齢で骨折から一気に寝たきりになってしまう方を私も経験しました。
そこで今回、骨粗鬆症について知っておきたい、
- 早期発見のための検査方法
- 薬や注射を用いた効果的な治療法
- 骨の健康を維持するための予防策
まで幅広く解説していきます。
骨粗しょう症(骨粗鬆症)とは?
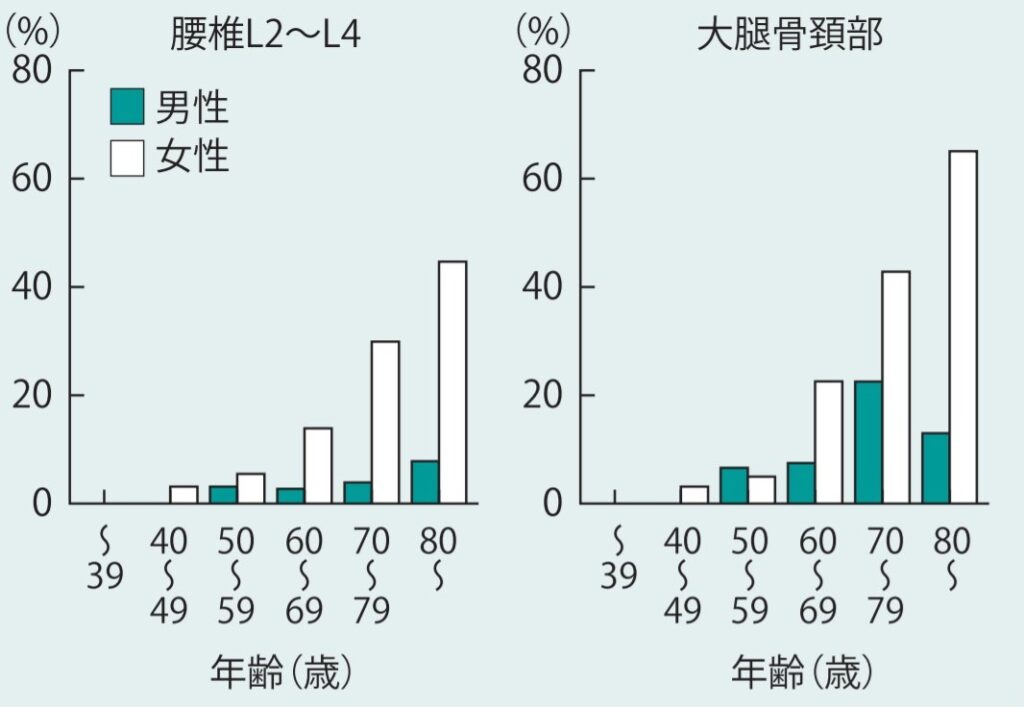
骨粗しょう症(骨粗鬆症)とは、骨の量が減って弱くなり骨折しやすくなる病気のことです。骨粗しょう症自体では骨がもろくなるだけなので、痛みはありません。しかし転ぶなどのちょっとした刺激で骨が折れやすくなります。
骨粗しょう症は、40歳くらいから年齢とともに発症しやすくなり、70歳以上では3人に1人が骨粗しょう症になっています。高齢者では特に注意したい疾患の1つですね。
骨折が生じやすい場所は次の通りです。
- 背骨(脊椎の圧迫骨折)
- 太ももの付け根の骨(大腿骨頸部骨折)
- 手首の骨(橈骨遠位端骨折)
- 腕の付け根の骨(上腕骨近位部骨折)
特に背骨が体の重みでつぶれることを「圧迫骨折」といいますが、圧迫骨折が生じても「単なる腰痛」として見過ごしていたり、痛みを感じずついつい様子をみてしまうこともあり注意が必要です。
また太ももの付け根の骨折がきっかけで寝たきりになってしまい、要介護状態になる方も多く社会問題にもなっています。
高齢化社会が進む上で「いかに健康な状態で長生きできるか(健康寿命)」は非常に大切です。その意味で骨粗しょう症を予防し骨を健康に保つことは、健康寿命を延ばしイキイキとした人生を長く過ごすのに欠かせないポイントだといえます。
骨粗しょう症の症状は?
骨粗しょう症の怖い所は「骨粗しょう症」による症状がほとんどない所です。例えば、骨粗しょう症に自体では痛みは発生しませんし、圧迫骨折になったとしても「少し腰が痛いな」と感じるくらいの方が多いです。例えば、次のような場合は骨粗しょう症を疑ってもよいでしょう。
- 最近、背中が丸くなってきたような気がする
- 年を重ねるごとに身長が縮んできた
- 背中や腰の痛みで家事をするのがつらくなってきた
- 立ち上がる時に背中や腰が痛む
骨訴しょう症は、あまり放置すべき疾患ではありません。骨粗しょう症では「つまづいて転んでしまった」「重い荷物を持ち上げた」「尻もちをついた」などのちょっとしたきっかけで、容易に重度の骨折につながってしまうからです。
「症状があてはまるかも」と感じた方は早めに医療機関に相談した方がよいでしょう。
骨粗しょう症の原因は?
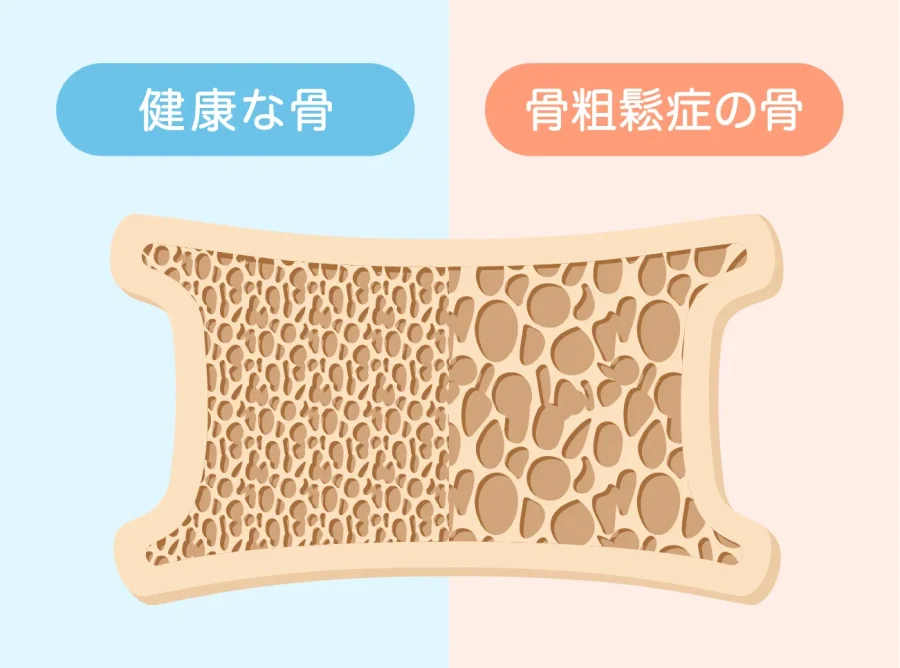
骨がもろくなる原因は何でしょうか。骨粗しょう症の複雑ですが一言でいうと「骨の新陳代謝のバランスが乱れて、骨密度が低下するため」といえます。
骨の役目は実は体を支える以外にも「血液中のカルシウムやリン酸を一定にするための貯蔵庫」という役割があります。体に必要なカルシウムの99%は骨で貯蔵されており、たった1%が血液中で循環しています。
「カルシウム=骨」という印象が強いですが、カルシウムイオンは神経をはじめ全身のバランスを保つ大切なミネラルの1つ。血液中のカルシウムが低下すると、神経症状をはじめ様々な全身症状が現れます。
そこで、血液中のカルシウムが不足すると、骨で貯蔵されたカルシウムが溶け出し不足を補います。結果、逆に骨のカルシウムが減り骨密度が低下するというわけです。さらに「骨に含まれるコラーゲンやたんぱく質の強さの低下」(骨室の低下)も骨訴しょう症につながります。
では、特にどういう方が骨粗しょう症になりやすいのでしょう。骨粗しょう症の主な原因は3つあります。
① 加齢による骨密度の減少
骨密度は男女ともに年齢が進むにつれ、20歳をピークに減少していきます。特に女性の方が減少が大きく、閉経を迎える50歳ごろから骨密度の減少は加速します。
その理由としては
- 腸管でのカルシウムの吸収が低下するため
- カルシウムの吸収を助けるビタミンの働きが弱くなるため
- 女性ホルモン(骨吸収の働きを弱める作用がある)の分泌が低下するため
- 運動量の低下による骨への刺激が低下するため
などがあげられます。加齢による影響は仕方ない部分もありますが、若い頃から生活習慣に気を配ることで、ある程度骨密度の減少を抑えることができます。
② 生活習慣による骨密度の低下
「骨粗しょう症」と聞くと「お年寄りの病気」というイメージが強いですが、長年の生活習慣による「若年性骨粗しょう症」も注目されています。特に以下の生活習慣を長期間行っている方は要注意です。
- 運動不足:骨への刺激がなく骨形成されづらくなります
- カルシウム・マグネシウム・ビタミンD・ビタミンK不足:骨を作るもとがないと骨形成されません
- 日光を浴びていない:日光はビタミンDを活性化させるのに必要です。
- 無理なダイエット
- 塩分の取りすぎ:腎臓が塩分を排泄するときにカルシウムの排泄が大きくなります
- 喫煙
- アルコールやカフェインのとりすぎ
などがあげられます。他にも
なども骨密度を下げる原因として注目されています。
③ 他の薬剤や病気で骨密度が低下する「続発性骨粗しょう症」

骨の悪影響を与える病気や薬の投与などで骨粗しょう症を来たす場合があります。(薬は必要があり使用していることが多く、該当しているからと自己判断で中止しないでください)具体的にはたとえば以下の病態です。
| 生活習慣病 | 糖尿病、慢性腎臓病、慢性閉塞性肺疾患 |
| 栄養不良 | 胃切除後、吸収不良症候群、低栄養 |
| 骨の刺激不足 | 長期臥床、麻痺 |
| 内分泌性 | 副甲状腺機能亢進症、甲状腺機能亢進症、クッシング症候群 |
| 自己免疫性 | 関節リウマチ |
| 薬物 | ステロイド、抗てんかん薬、メトトレキサート、ワーファリン、ヘパリンなど |
これらの病気になっている場合は、2次的に骨粗しょう症になっている可能性もあり、注意が必要です。
骨粗しょう症の検査は?
主に問診・骨密度検査・血液検査(尿検査)で行います。
① 問診・身体診察
問診の中で一番重要なポイントは「骨折の有無」です。他、続発性骨粗しょう症の可能性を探るため、現在治療中の病気や過去の病歴、薬剤の使用状況を確認します。そのほか、生活習慣や閉経の時期なども聞いていきます。
② 骨密度検査
骨密度の検査には3種類あります。
- DXA法(二重エネルギー測定法):背骨や太ももの骨と他の組織の吸収率の差で骨密度を測定します。骨密度測定でもっとも正確な方法になります。
- MD法:手の横に熱さの異なるアルミニウム版を置き、アルミニウムを基準とした濃度差をコンピューター解析する方法です。体へのX線被ばくがなく、多数例のスクリーニングに適しています。
- 超音波検査:超音波の伝搬速度を使って骨を評価する方法で、簡単で放射線を使用しないため、人間ドックなどで汎用されています。
当院では連携病院や検査センターと連携してDXA法や当院で行える「MD法」を組み合わせて行っています。
② 血液検査・尿検査
続発性骨粗しょう症の精査の他、骨代謝マーカー(骨吸収マーカー:TRAP-5b, NTX, 骨形成マーカー:BAP, P1NP など)という検査で骨の新陳代謝を測ることができます。骨代謝マーカーや血液検査や尿検査で測定でき、治療方針を決めるのに役立ちます。また、薬の副作用をみる目的でも治療が始まった後でも定期的に測定していきます。
骨粗しょう症の主な治療は?

骨粗しょう症の治療は生活指導と薬物療法の2本立てです。加齢による変化も大きく、薬物治療を行いながら生活指導をしていくことになります。薬物治療で使われる薬は大きく2つに分けられます。(ここにも注射薬も含まれています)
① 骨吸収をおさえる薬
前述の通り骨が新しく作られる前に古い骨が壊されるスピードが速いと、骨粗しょう症になります。以下の薬は、骨吸収を緩やかにすることで骨密度を上げる薬です。
- ビスフォスフォネート製剤: 過剰な骨吸収を抑え骨密度を増やす、骨粗鬆症治療の中心的な薬です。毎日飲むものから、月1回内服するもの、注射するタイプのもの(年1回、月1回、週1回)など様々なタイプがあります。
- SERM(選択的エストロゲン受容体調整薬):骨に対して女性ホルモンと似た作用を持ちます
- 女性ホルモン製剤:閉経期の更年期症状を軽くし、骨粗しょう症を治療する目的で使います
- カルシトニン製剤: 骨吸収をおさえるほか、強い鎮痛作用も認められています
- デノスマブ: 骨吸収にかかわるタンパク質に作用して骨吸収を抑えます。6か月に1回の皮下注射です。
② 骨形成をうながす薬
逆に骨形成をうながすことで新しい骨を作りやすくする薬が以下の薬です。
- 活性型ビタミンD3製剤:骨形成と骨吸収のバランスを調整し、カルシウムの吸収を高めます
- ビタミンK2製剤: 骨形成をうながし、骨折の予防効果があります
- テリパラチド(副甲状腺ホルモン):新しい骨を作る骨芽細胞を活性化させます
- カルシウム製剤: もちろん、骨の土台となっている栄養素はカルシウムなので、カルシウムをとることで骨形成もうながいます。
もちろん費用もそれぞれで全く異なり、骨粗鬆症への効果も異なります。当院では、患者さんの状況に合わせながら、他の疾患との兼ね合いや対費用効果が高いものを厳選して治療に充てています。
骨粗鬆症で使われる注射薬は?
実は、骨粗鬆症の治療は経口で治療するもの以外に、注射薬も多数あります。当院でも注射でしか得られない骨粗鬆症治療薬もあるので、しばしば使います。
例えば次のようなものです。
① ビスホスホネート(リクラスト・ボンビバ・ボナロン)
リクラスト、ボンビバ、ボナロンという薬は、骨を丈夫にするために使われる薬で、破骨細胞という骨を壊す細胞の働きを抑えることで効果を発揮します。
これらの薬はそれぞれ投与の方法や間隔が異なります。リクラストとボナロンは点滴、ボンビバは注射で使います。リクラストは年に1回、ボナロンは4週間ごと、ボンビバは月に1回のペースで使われます。いずれも病院で医師や看護師による処置が必要です。
ちなみに、ボンビバの場合薬価4227円なので、3割負担では1500円弱程度です。
この種類の薬を使う際には、歯の治療に注意が必要です。ごくまれに、あごの骨に炎症が起こることがあるため、特に抜歯のような大きな処置は避けた方が良いとされています。歯科を受診する際には、骨の病気の治療を受けていて、この薬を使っていることを必ず伝えてください。(当院では歯の治療をしている時は休薬することが多いですね)
そのため、普段から口の中を常に清潔に保ち、虫歯や歯周病にならないように気をつけましょう。そうすれば、抜歯などの大がかりな治療を避けられる可能性が高くなります。
さらにまれではありますが、耳の炎症が起きることもあります。耳に違和感や痛みを感じた場合には、早めに耳鼻科で診てもらうようにしてください。
② 抗RANKL抗体薬(プラリア)
プラリアという薬は、骨を壊す細胞の働きを抑えるために使われるもので、破骨細胞を活性化させる「RANKL」という物質の働きをブロックすることで、骨の減りを防ぎます。
この薬は6か月に1回、注射で体に入れることで効果を発揮します。病院で投与で、6か月分の薬価が28136円なので、10割負担で1カ月あたり4600円ほど、3割で1カ月あたり1500円ほどになります。
気をつける点としては、血液の中のカルシウムが少なくなることがあるため、カルシウムやビタミンDを十分にとることが大切です。
また、まれにあごの骨に炎症が起きることがあるため、抜歯などの歯科治療はできるだけ避けるようにしてください。日ごろから歯や口の中を清潔に保ち、トラブルを防ぐようにしましょう。
③ 副甲状腺ホルモン薬(テリボン・フォルテオ)
テリボンやフォルテオは、骨を作る力を高めるための薬で、副甲状腺ホルモンという種類に分類されます。
この薬は、骨を作る働きを持つ「骨芽細胞」に働きかけて、その数を増やしたり寿命を長くしたりすることで、骨を丈夫に保つようサポートします。
特徴的なのは、これらの薬は自分で注射できることです。ただし、薬によって注射の方法が異なるため、必ず医師や看護師に正しいやり方を教わり、決められた方法で使うようにしましょう。
しかし、これらの薬は非常に高額でテリボンで薬価が約11000円/1カ月、フォルテオ(自己注射)で薬価が32253円/1カ月であり、ビスホスホネート製剤の2~6倍以上します。なので、骨粗鬆症が深刻でない限り使いませんね。(効果はいいのですが・・・)
また、この薬には使用できる期間に制限があります。フォルテオは1日1回の注射で、使えるのは一生のうち2年間までと決まっています。テリボンは週に2回の注射で、72週間までの使用が認められています。これはごくまれに骨に腫瘍ができる可能性があるといわれているためですが、定められた期間内で使用すれば大きな心配はありません。
④ 抗スクレロスチン抗体薬(イベニティー)
イベニティーという薬は、骨のバランスを整える働きを持つ薬で、スクレロスチンという物質の働きを抑えることで効果を発揮します。スクレロスチンは、本来骨を壊す細胞を活性化させたり、骨を作る細胞の働きを弱めたりするため、骨がもろくなる原因になります。
イベニティーはこのスクレロスチンの働きを抑えることで、骨を壊す細胞の動きを弱め、骨を作る細胞の働きを高めて、骨の健康を保ちます。
この薬は、月に1回の注射を1年間続ける治療法です。こちらも1回あたり、薬価が25061円もするので3割負担だとしてもかなり高額(8000円)になるので、骨密度が深刻な状況な場合などに選択されますね。
注意する点としては、他の骨の薬と同じように、まれにあごの骨に炎症が起きることがあるため、抜歯などの歯の治療は控えるようにしてください。口の中を清潔に保つこともとても大切です。
また、治療中はカルシウムやビタミンDをしっかりと摂取するよう心がけましょう。なお、イベニティーは1年間の治療期間が決まっている薬です。
⑤ カルシトニン薬(エルシトニン)
エルシトニンという薬は、カルシトニンという種類に分類される薬で、骨を壊す細胞の働きを抑える作用があります。
ただし、この薬は特に痛みを和らげる効果が強いため、骨粗しょう症の人が感じる骨の痛みをやわらげる目的で使われることが多いですね。
エルシトニンは、週に1回から2回ほど、筋肉に注射して使います。
骨粗しょう症でとったほうがよい食べ物や栄養は?

① カルシウムとカルシウムの多い食べ物
骨の中心的な栄養素としてのカルシウム摂取は大切です。日本人の食事摂取基準(2020年版)では、成人1人1日当たりの推奨量を、男性で700mgから800mg、女性で650mgと設定されています。
カルシウムが多い食べ物は以下の通りです。
| 品目 | 食品名 | カルシウム量(使用量) |
| 野菜など | 小松菜 | 136mg(3束) |
| チンゲンサイ | 80mg(1株) | |
| いりごま | 120mg(大さじ1強) | |
| 乳製品 | 牛乳 | 220mg(200g) |
| プロセスチーズ | 126mg(20g) | |
| ヨーグルト | 120mg( 100g) | |
| 魚介類 | ししゃも | 165mg(50g 2尾) |
| 干しエビ | 213mg(3g 大さじ1/2) | |
| ちりめんじゃこ | 78mg(15g 大さじ3) | |
| 大豆食品 | 焼き豆腐 | 150mg(100g 1/3丁) |
| がんもどき | 135mg( 50g 1個) | |
| 凍り豆腐 | 95mg( 15g 1枚) |
また、カルシウムをサプリメントでとると、心血管疾患のリスクが高まる可能性がある一方、食品でとる場合はそのようなリスクの上昇は報告はされていません。治療薬としてもカルシウムは使用されますが、ガイドラインでは1回に500mg使用しないこと、高カルシウム血症をモニタリングする必要があるとしています。
② ビタミンD
他に取るべき栄養素として、カルシウムの次に重要なのが、ビタミンDです。日本人の食事摂取基準(2020年版)では成人・高齢者で8.5 µg/日(340IU)が目安量であるとしています。魚介類やきのこ類などに多く含まれています。
またビタミンDでは日光(紫外線)の照射が活性化するのに大切です。特に冬場は日光の照射時間が多く必要で、12月の札幌では晴天日の正午前後でも76分必要だったとするデータがあります。(詳細はこちら)
③ そのほかの栄養素
ビタミンKやビタミンB6・ビタミンB12・葉酸が不足すると骨密度が低下することが言われています。また、リンやマグネシウムの摂取も有効です。主な食品は以下の通りです。
- ビタミンK:ブロッコリー、小松菜、ほうれん草、納豆、海藻類
- ビタミンB6:赤身魚、レバー、肉、バナナ、玄米
- ビタミンB12:貝類、さば、あじ、海苔
- 葉酸:レバー、モロヘイヤ、ブロッコリー、ほうれん草
また、食塩の取りすぎで尿中にカルシウムの排泄が促されやすく、カフェインやアルコールの多飲骨粗しょう症は悪化しますので、注意してください。筋肉を増強して転倒を予防するという意味でタンパク質も有効ですね。個々人のライフスタイルにに合わせてアドバイスをしていきますので、ぜひご相談ください。
骨粗しょう症で注意すべき生活習慣は?

骨粗しょう症と関連が深い生活習慣は次の通りです。骨粗しょう症と診断された方は以下を意識するようにしましょう。
- タバコ:酸化ストレスを高める他、胃腸の働きを抑えカルシウムの吸収を抑えます
- 運動:骨にかかる力が大きく、繰り返しが多い運動で骨を強くすることがわかっています。普段から転ばないように注意しましょう。
- 睡眠:睡眠中に分泌される成長ホルモンが骨の成長と修復に影響することがいわれています
- ストレス:慢性的なストレスが骨密度の低下に影響する報告もあります(詳細はこちら)
他、個々の方のライフスタイルにあわせてアドバイスさせていただきますので、ぜひ当院にご相談ください。
あわせてこちらもオススメです
- 尿酸って何ですか?高尿酸血症や痛風について解説【診断・食事・生活の注意点】
- 脂質異常症(高脂血症)について解説【診断・治療・生活習慣】
- 脂肪肝について解説【症状・食事・治療・改善方法】
- 鉄分不足による貧血「鉄欠乏性貧血」の原因や食事・治療について解説
- 亜鉛不足の原因や症状・摂取量の目安について【食べ物や治療薬も】
- 血圧が高いとどうなる?高血圧の原因・治療や対処法について【食べ物の塩分量も】
【この記事を書いた人】
一之江駅前ひまわり医院院長の伊藤大介と申します。プロフィールはこちらを参照してください


















