毎晩ぐっすり眠れていますか?
「自分だけがこんなに眠れないのだろうか」と不安になることもあるかもしれません。ですが、どうか安心してください。実は、世界的な調査によると成人の約16.2%が不眠症の症状を抱えており、決して珍しいことではないのです。
特に私たちの住む日本は、深刻な「睡眠不足大国」です。2020年から2024年にかけて行われた各国の比較データによると、フランスの平均睡眠時間が7時間52分であるのに対し、日本の平均睡眠時間は世界最短の「約7時間22分(442分)」であることがわかっています。忙しい現代社会において、日本人の多くが睡眠を削って生活しており、ある調査では日本人の4人に1人が不眠の症状を感じているともいわれています。
不眠は「夜眠れない」という辛さだけでなく、日中の眠気やだるさ、集中力の低下など、私たちの日常生活やパフォーマンスに大きな影を落としますよね。
しかし安心してください。過去には「睡眠薬を飲んで無理やり眠るしかない」と考えられがちだった不眠症治療ですが、ここ10年ほどで睡眠医学や神経科学の研究が劇的に進歩しているんです。
今回は、最新の医学的エビデンスに基づいて、不眠症の本当の原因から、自力でできる生活習慣の改善ポイント、正しい薬との付き合い方、そして科学的に証明された「ツボ押し」まで、網羅的に詳しく解説していきます。
不眠症に対する漢方薬については【医師が解説】不眠症や睡眠障害への漢方薬についてを参照してください。
不眠症とは?
そもそも不眠とはなんでしょう?
「昨日はコーヒーを飲みすぎて眠れなかった」「明日のプレゼンが緊張して一睡もできなかった」という経験は誰にでもありますよね。しかし、それは一時的な睡眠不足であり、医学的な「不眠症」とは異なります。
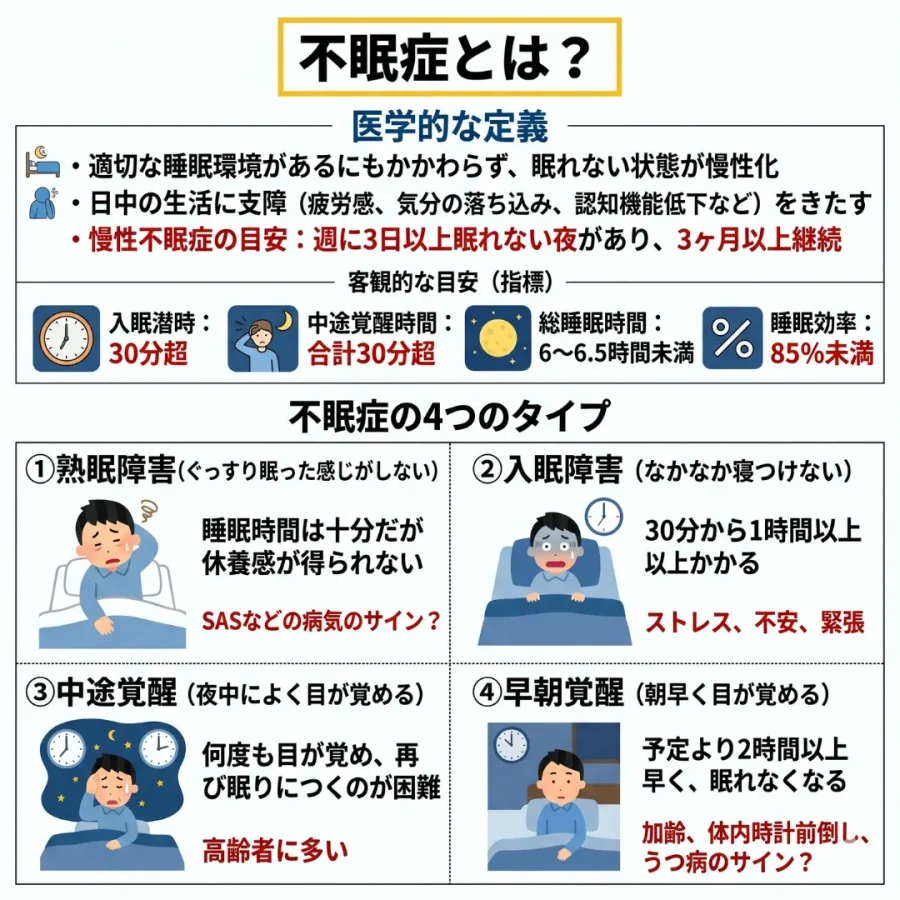
現代の睡眠医学において、不眠症とは「適切な睡眠をとる機会や環境があるにもかかわらず、眠れない状態が慢性的に続き、日中の生活に支障(疲労感、気分の落ち込み、認知機能の低下など)をきたしている病態」と厳密に定義されています。
具体的には、週に3日以上眠れない夜があり、それが3ヶ月以上続いている場合、慢性的な不眠症と診断される可能性が高くなりますね。
客観的な指標としては、以下のような数値がひとつの目安といわれています。
- 入眠潜時(ベッドに入ってから眠りにつくまでの時間)が30分を超えている。
- 中途覚醒時間(夜中に目が覚めて、再び眠りにつくまでの合計時間)が30分を超えている。
- 総睡眠時間が6時間から6.5時間未満になっている。
- 睡眠効率(ベッドにいた時間に対する、実際に眠っていた時間の割合)が85%を下回っている。
不眠症は、現れる症状によって大きく4つのタイプに分けられます。ご自身がどのタイプに当てはまるか、確認してみてください。
① 熟眠障害(ぐっすり眠った感じがしない)
睡眠時間としては十分眠っているはずなのに、朝起きた時に「ぐっすり眠れた」という満足感や休養感が得られないタイプです。これは、睡眠中に無意識のうちに呼吸が止まってしまう「睡眠時無呼吸症候群(SAS)」など、別の病気が隠れているサインかもしれません。
② 入眠障害(なかなか寝つけない)
ベッドに入ってから実際に眠りにつくまでに、30分から1時間以上かかってしまうタイプです。精神的なストレスを抱えている時や、不安、緊張が強い時などに起こりやすいといわれています。ベッドの中で「早く眠らなきゃ」と焦れば焦るほど、頭が冴えてしまう経験がある方も多いのではないでしょうか。
③ 中途覚醒(夜中によく目が覚める)
睡眠中に何度も目が覚めてしまい、一度起きたあと、なかなか再び寝つけなくなるタイプです。夜間の覚醒時間が長くなるため、深い睡眠が細切れになってしまいます。高齢になるにしたがって、この症状を感じる方が増える傾向にあります。
④ 早朝覚醒(朝早く目が覚める)
本来起きようと思っていた時間よりも2時間以上早く目が覚めてしまい、その後どうしても眠れなくなってしまうタイプです。加齢によって体内時計のリズムが前倒しになることで起こりやすくなります。また、うつ病などの精神的な不調のサインとして現れることもあります。
不眠症の原因は?

では、なぜ私たちは不眠症に陥ってしまうのでしょうか。 一般的には、仕事や人間関係のストレス、寝室の温度や騒音といった環境の変化、不規則な生活リズム、アルコールやカフェインの影響などが原因として挙げられます。しかし、最新の医学研究では、より根本的なメカニズムが解明されてきました。
それが「生理的過覚醒(かかくせい)モデル」と呼ばれるものです。
健康な状態であれば、夜になると体をリラックスさせる「副交感神経」が優位になり、心拍数や体温が下がって自然と睡眠モードに入ります。しかし、不眠症の方の体内では、ストレスに反応するシステム(HPA軸と呼ばれる視床下部や副腎のネットワーク)や、体を活発にする「交感神経」が、夜になっても暴走し続けているのです。
つまり、体は疲労困憊して休みたいと悲鳴を上げているのに、脳内にはストレスホルモンが分泌され続け、脳のスイッチがずっと「ON」のままになっている状態です。
この過覚醒状態が続くと、脳の回復に不可欠な「深いノンレム睡眠(徐波睡眠)」が極端に減少し、浅い眠りばかりになってしまいます。これが、不眠症の中核的な原因と考えられています。
さらに厄介なことに、不眠症は他の病気と「双方向性の悪循環」を引き起こすことがわかっています。
かつて不眠症は、うつ病や生活習慣病の「おまけ(副次的な症状)」だと軽く見られがちでした。しかし現在では、不眠症そのものが他の病気を引き起こし、悪化させる「原因」になることが明らかになっています。
例えば、うつ病の患者さんの約6割が不眠を抱えていますが、逆に不眠症を放置していると、うつ病の発症リスクが10倍に跳ね上がるといわれています。夜眠れないことで感情のコントロールができなくなり、それがさらなるストレスを生んで、うつ症状を悪化させるのです。
他にも、睡眠時無呼吸症候群によって夜中に何度も呼吸が止まると、体がパニックを起こして交感神経が刺激され、眠りが浅くなります。心血管疾患(高血圧など)の場合も、睡眠不足による交感神経の緊張が血管に負担をかけ、症状を悪化させてしまいます。
このように、不眠症は単に「眠れなくて辛い」というだけでなく、心と体の健康を根底から揺るがす深刻な状態なのです。
(参照:Insomnia and Its Impact on Physical and Mental Health)
不眠症の治し方や改善方法は?
不眠症の治療というと、すぐに「睡眠薬をもらう」というイメージを持つ方が多いかもしれません。しかし、現在の国際的な睡眠医学のガイドラインでは、お薬による治療の前に、まずは「非薬物療法」を行うことが第一選択として強く推奨されています。
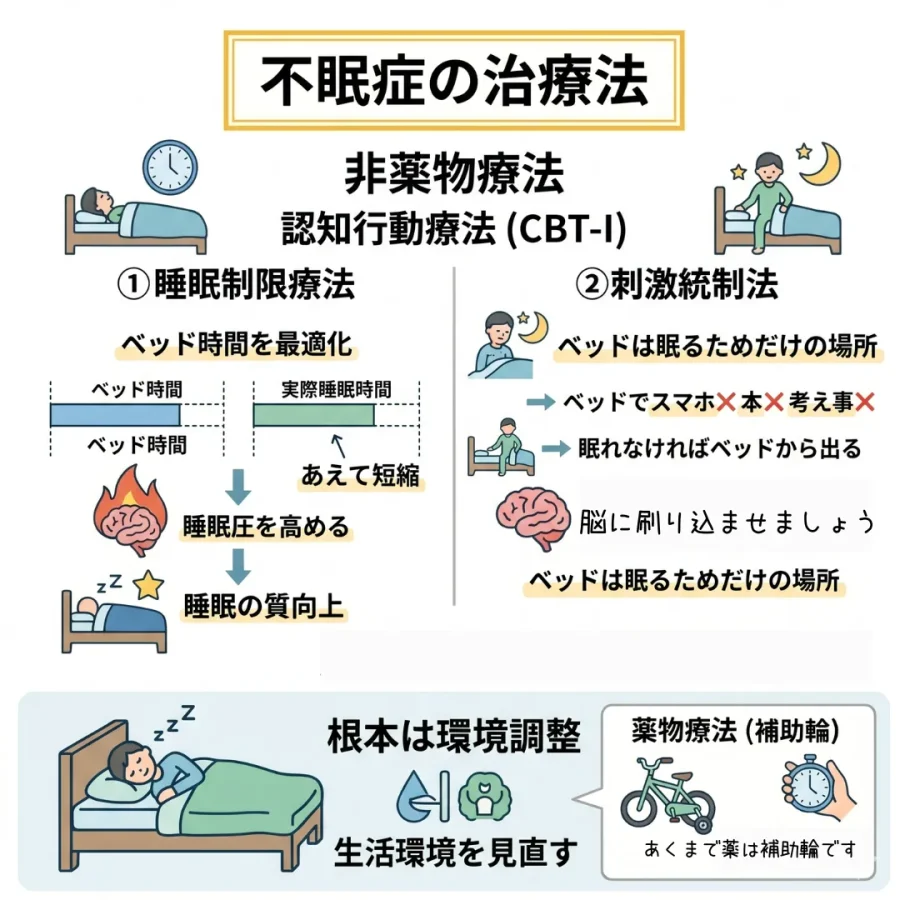
中でも、世界中で最も効果が実証されているのが「CBT-I(不眠症に対する認知行動療法)」という心理学的なアプローチです。
CBT-Iとは、不眠を長引かせている「間違った考え方(認知)」と「行動パターン」を見つけ出し、それを科学的に修正していく方法です。特に中核となるのが「睡眠制限療法」と「刺激統制法」の2つです。
① 睡眠制限療法:あえてベッドにいる時間を短くする
不眠症の方は「眠れないから、せめて長くベッドで横になって体を休めよう」と考えがちです。しかし、これが逆効果なのです。ベッドにいる時間が長くなると、浅い眠りがダラダラと続くことになり、結果的に睡眠の質が落ちてしまいます。
睡眠制限療法では、ご自身が「実際に眠れている時間」を記録し、ベッドにいる時間をその長さにまで意図的に制限します。例えば、ベッドに8時間いるのに5時間しか眠れていないなら、ベッドにいる時間をあえて5.5時間程度に短縮するのです。
最初は少し辛いかもしれませんが、こうして軽い睡眠不足の状態を人為的に作り出すことで、脳の「眠りたい」という欲求(睡眠圧)を極限まで高めます。すると、ベッドに入った途端に深く眠れるようになり、夜中に目が覚めることも減っていくのです。
② 刺激統制法:ベッドを「眠るためだけの神聖な場所」にする
眠れない夜が続くと、ベッドに入っただけで「また今日も眠れないのではないか」と不安になり、脳が覚醒してしまうようになります。これは、心理学的に「ベッド=眠れなくて苦しい場所、スマホを見る場所」と脳が誤って学習してしまった状態(条件付け)です。
これを断ち切るのが刺激統制法です。ルールは至ってシンプルです。
- 「眠気が来るまでベッドに入らない」
- 「ベッドの中でスマホを見たり、本を読んだり、考え事をしたりしない」
- 「ベッドに入って20分ほど経っても眠れなければ、一度ベッドから出て、薄暗い部屋でリラックスし、本当に眠たくなってから再びベッドに戻る」
こうした「条件付け」を繰り返して、脳の神経回路に「ベッド=すぐに心地よく眠りに落ちる場所」と再学習させるんですね。
ベッドを「眠るためだけの神聖な場所」にする 眠れない夜が続くと、ベッドに入っただけで「また今日も眠れないのではないか」と不安になり、脳が覚醒してしまうようになります。
数多くの研究データによると、このCBT-Iを実践することで、ベッドに入ってから眠るまでの時間が平均して約8〜19分短縮し、夜中に目覚めている時間も約26分減少するなど、持続的で確かな改善が見られることがわかっています。
ただし
- 今すぐ不眠症を改善しないと生活に支障が出てくる
- 生活改善を色々試してきたけれど、どうしても不眠症を改善できない
- 仕事や家族の関係で生活リズムを整えることができず、不眠症が苦しい
といった場合は、一時的に「薬物療法」による不眠症の改善が必要です。使い方を間違わなければ睡眠薬は「怖い薬」ではありません。どうか薬が必要な際には、ぜひ我慢せずに医療機関に相談してください。
ただし繰り返しますが、不眠症の治し方の根本は「自分の環境を整えること」。睡眠薬は(一部の場合を除き)あくまで補助輪の役割であることに注意してください。
当院ではもちろん不眠症の治療として睡眠薬を使用いたしますが、最終的なゴールである「睡眠薬を使わなくても寝られること」を意識しながら診療を行っております。
「どうしても薬を使わないと寝られない」「睡眠薬を使っている方が体調がよい」という方もいて継続投与することもありますが、「断薬をしていきたい」という方はぜひ相談していただけますと幸いです。
不眠症の治し方の生活習慣のポイントは?

では、厚生労働省の研究班から「睡眠のリズムを整えるための12の指針」が提唱されています。その中で、日常生活に注意する点を抽出し、さらに最新の医学論文をもとに一部改変しました。できるところからで構いませんので、少しずつ試してみるとよいでしょう。
① 運動療法は「夕方の中強度」がベスト
定期的な運動は睡眠を改善する素晴らしい方法ですが、タイミングと強度が命です。
最も効果が高いのは、夕方から夜の早い時間帯に行う「中強度」の有酸素運動(早歩きのウォーキングや軽いジョギング、自転車など)です。これにより、夜中の目覚めが減り、深い睡眠が増加します。
一方で、寝る直前に息が上がるような激しい運動(HIITなど)をしてしまうと、交感神経が興奮し、体温も下がりにくくなるため、かえって眠れなくなってしまいます。寝る前は、軽いストレッチやヨガなどでリラックスすることに留めましょう
② いびきは病院で検査をする
特に睡眠時に息の通りが悪くなって呼吸が止まる「睡眠時無呼吸症候群」は、治療しないでおくと高血圧や糖尿病などの危険性を高めます。
「いびきがある方」や「肥満があり呼吸が止まっていることがあると指摘されたことがある方」は、睡眠時無呼吸症候群の治療を始めたほうがよいでしょう。(当院ではポリソムノグラフィーがないので、該当施設に検査を依頼しながら連携を行っています)
③ 就寝1〜2時間前の「40度の入浴」が魔法のスイッチ
「入浴」は、最強の睡眠誘発剤です。
約5300件の研究を分析した結果、ベッドに入る「1時間から2時間前」に、「40度〜42.7度」の湯船に「10分以上」浸かることが、最も効果的であることがわかりました。
お風呂に入ると、一時的に深部体温が上がります。すると体は熱を逃がそうとして、手足の血管を大きく広げます。お風呂から上がると、その広がった血管から急激に熱が逃げていき、深部体温が急降下します。この「体温の急激な低下」が、脳に対して強烈な「眠りなさい」というシグナルを送るのです。シャワーだけで済ませず、湯船に浸かる習慣をつけるだけで、寝つきの良さが劇的に変わります。
ただし、お風呂から上がったあとにかゆみを感じやすい人、乾燥肌になりやすい人は「40度」くらいに保つようにしましょう。
④ ブルーライトの脅威から目を守る
現代の不眠症の最大の敵とも言えるのが、スマートフォンやLED照明から発せられる「ブルーライト(短波長光)」です。
私たちの目には、光の色を感知する特別なセンサーがあり、ここから脳の時計中枢へダイレクトに信号が送られています。ブルーライトの強い光を浴びると、脳は「今は真っ昼間だ」と勘違いし、睡眠を促すホルモンである「メラトニン」の分泌を強力にストップさせてしまいます。
ある実験では、就寝前にスマホを90分間使用しただけで、最も重要な深い睡眠が明らかに減少することが確認されました。ベッドにスマホを持ち込まない、夜は間接照明や暖色系の明かりに切り替えるといった工夫が不可欠です。
⑤ 寝室の温度は「15.5度〜19.5度」が理想的
人間は、眠りにつく時に体の深部(内臓など)の温度を下げる必要があります。そのため、寝室が暑すぎると熱をうまく逃がすことができず、睡眠が妨げられてしまいます。
医学的な見地からは、一般的な成人の寝室温度は「15.5度〜19.5度」が最適といわれています。少し涼しいと感じるかもしれませんが、これが脳を休ませるスイートスポットなのです。ただし、体温調節機能が低下している高齢者の場合は、少し高めの「20度〜25度」が推奨されています。また、湿度は発汗を妨げないよう30%〜50%に保つことが大切です。
最新のスマートデバイスを使った研究では、睡眠の前半は暖かめに保ち、夢を見るレム睡眠の時には温度を少し下げるという「ダイナミックな温度制御」を行うことで、睡眠時間が約27分も延びることが証明されています。まずはご自宅のエアコンの設定温度を見直すところから始めてみましょう。
⑥ カフェインとアルコールの罠
良かれと思って摂取している嗜好品が、実は睡眠を物理的に破壊していることがあります。
まずはカフェインです。カフェインは脳を覚醒させる働きがありますが、体内から半分抜けるのに5〜7時間もかかります。そのため、午後3時以降のコーヒーやエナジードリンクは、夜の睡眠の質を確実に落とします。本人は「ちゃんと眠れている」と思っていても、脳波を測定すると深い睡眠が障害されているケースが多々あります。
そして最も危険なのが、寝酒(アルコール)です。お酒を飲むと確かに最初は寝つきが良くなります。しかし、アルコールが体内で分解されていく睡眠の後半になると、交感神経が急激に再活性化し、強烈なリバウンドが起きます。結果として、脳の疲労回復に必要なレム睡眠が減少し、眠りが極端に浅く、細切れになってしまうのです。いびきや無呼吸のリスクも跳ね上がるため、アルコールを睡眠薬代わりにするのは絶対にやめましょう。
(参照:Nighttime Ambient Temperature and Sleep in Community-Dwelling Older Adults)
(参照:Hot-water bathing before bedtime and shorter sleep onset latency are accompanied by a higher distal-proximal skin temperature gradient in older adults)
(参照:Home lighting, blue-light filtering, and their effects on melatonin suppression)
(参照:The Effect of Consuming Caffeine Before Late Afternoon/Evening Training or Competition on Sleep: A Systematic Review with Meta-Analysis)
不眠症の薬物療法のポイントは?

大きく分けて「GABA受容体作動薬」「メラトニン受容体作動薬」「オレキシン受容体拮抗薬」の3種類に分かれており、まとめると次の表の通りです。
① GABA受容体作動薬
脳の興奮を抑えるGABAという神経伝達物質の働きをうながすことで、脳を休ませる薬です。従来の多くの睡眠薬は、このお薬に分類されます。短時間しか作用しない「ルネスタ®」「マイスリー®」「ハルシオン®」、やや短めな「レンドルミン®」、中間型の「サイレース®」長期間型の「ドラール®」など多くの種類があり、患者さんの状態に合わせて選択してきます。
メリット
- 非常に短期間で効果を実感しやすい
- 不安症状なども軽減されます
- 効果の強さも高く感じやすいです
デメリット
- 依存性(薬がないと眠れないこと)が出やすいので、慎重にコントロールする必要があります
- 耐性(薬の効きが徐々に悪くなること)が生じることがあるので連用に注意が必要です
- 特に連用すると反跳性不眠(薬を使わないと寝られなくなる)ことがあります
② メラトニン受容体作動薬
比較的新しめな睡眠薬のお薬が、このメラトニン受容体作動薬です。メラトニンは体内時計の調節に関係し、睡眠と覚醒のリズムを調節する働きがあるホルモンのこと。睡眠と覚醒のリズムを整え、自然な睡眠をうながす特徴があります。
メリット
- 自然な眠りを促します:時差ボケの治療にも使用されます
- 上記の耐性や依存性も少ないのも特徴です
- 中途覚醒や熟眠障害に効果を発揮します
デメリット
- 即効性がありません: 効果がでるまで2週間くらい必要です
- 眠気が残ったり、頭痛がでる可能性があります
③ オレキシン受容体拮抗薬
オレキシンとは起きている状態を保つ脳内物質のこと。このオレキシンの作用を抑えることで、眠りをうながす新しいタイプのお薬となります。脳の覚醒システムを抑えることで、脳の状態が覚醒から睡眠状態になるのをうながし、自然な睡眠を助けてくれます。現在2014年発売の「ベルソムラ®」2020年発売の「デエビゴ®」、2024年12月発売の「クービビック®」、2025年発売の「ボルズィ」などがあります。
メリット
- 自然な眠りを促します
- 即効性もある程度あるのが特徴です
- さらに、耐性や依存性も従来の睡眠薬よりもありません
デメリット
- 悪夢を見ることがあります:1~5%程度の方が体験するといわれています
- 頭痛や眠気が残ったりする可能性があります。
④ 漢方薬
漢方薬はなんとなく不眠症には効果がないと思われているかもしれませんが、そうではありません。漢方薬は不眠症に対しても効果的なのは、臨床論文でも実証されています。
事実、2015年で発表された複数の論文を分析した論文では「単独療法としても既存の治療法との併存療法にしても漢方薬は不眠症に対して有効である」と結論づけており、不眠症に対してある程度有効性といえるでしょう。
さらに漢方薬は、植物や動物、鉱物を原料とした自然由来の成分で、東洋医学の理論に基づいて体内のバランスを整えることを目的としています。したがって、漢方による不眠症治療は、不眠を治すというよりは「不眠を含めた精神的な体質改善」として使われることが多いです。
不眠症に用いられる漢方薬には、例えば以下のようなものがあります。
- 柴胡加竜骨牡蛎湯(さいこかりゅうこつぼれいとう)
- 酸棗仁湯(さんそうにんとう)
- 抑肝散(よくかんさん)
- 抑肝散加陳皮半夏(よくかんさんかちんぴはんげ)
- 加味帰脾湯(かみきひとう)
もちろん、各々の漢方薬は異なる効果や特徴があり、個人個人の体質や症状によっても違いますので、専門機関の受診や漢方薬に精通した医師・薬剤師のカウンセリングが必要なのは間違いありません。
詳しくは【医師が解説】不眠症や睡眠障害への漢方薬についても参照してみてください。
不眠症に効果的なツボはある?
お薬の副作用が心配な方や、ご自宅で手軽にできるケアを取り入れたい方にもおすすめできるのが「ツボ押し(指圧)」です。
「ツボなんて、ただのおまじないでは?」と思われるかもしれません。しかし、近年の大規模な研究や脳波測定、MRIなどを用いた科学的な調査により、特定のツボへの物理的な刺激が、自律神経のバランスを整え、不眠症を改善させることが、ある程度客観的に証明されているのです。
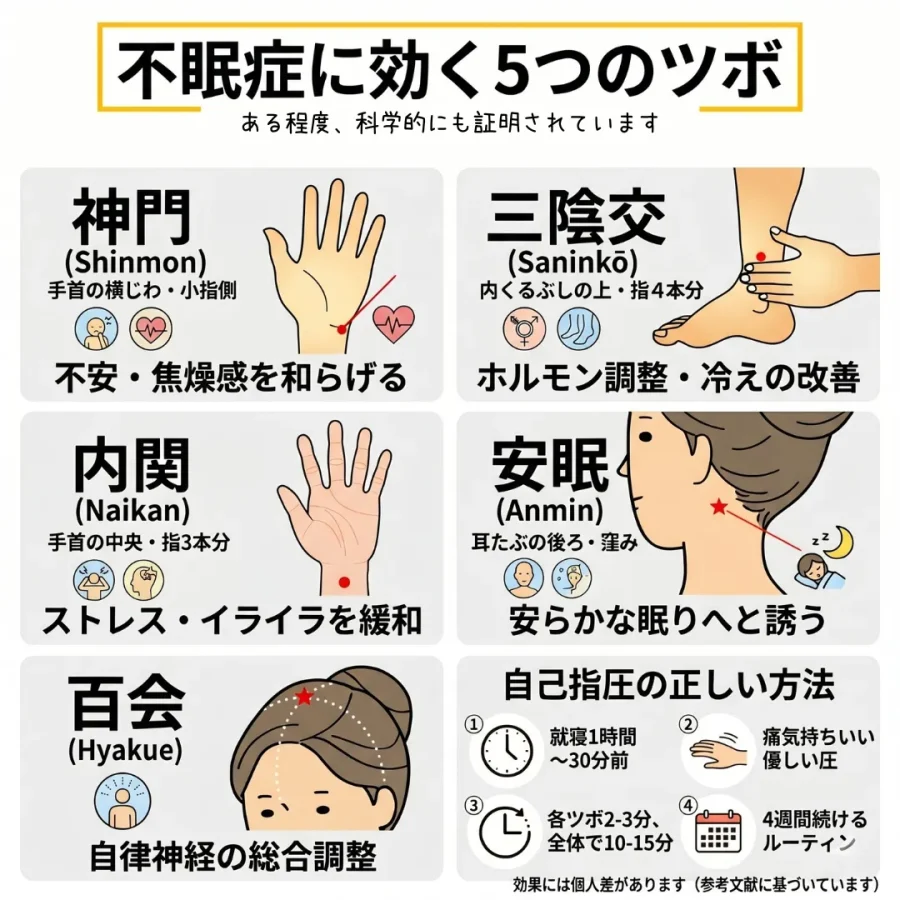
ツボを押すと、リラックスを司る「副交感神経」が活発になり、過剰に興奮していた脳のネットワークがスッと鎮静化することがわかっています。 ここでは、不眠症に極めて高い効果が実証されている「5つの特効穴」をご紹介します。
- 神門(しんもん)
- 位置:手首の内側(手のひら側)の横じわの上で、小指側の端にある腱のすぐ内側の窪み。
- 効果:不眠治療の研究で最もよく使われるツボです。交感神経の過剰な緊張を鎮め、不安感や焦燥感、動悸を抑えてくれるとされています。
- 三陰交(さんいんこう)
- 位置:足の内くるぶしの最も高い場所から、指4本分ほど上に上がったところの、骨の際(きわ)。
- 効果:内分泌や代謝のバランスを整えます。特に冷えを伴う不眠や、女性特有のホルモンバランスの乱れによる睡眠障害に深く効き、睡眠を深くしてくれるとされています。
- 内関(ないかん)
- 位置:手首の内側の横じわの中央から、肘に向かって指3本分進んだところにある、2本の太い筋の間。
- 効果:胸のつかえや緊張を解きほぐします。ストレスで呼吸が浅くなっている時や、イライラして眠れない時に、呼吸を深くしてリラックスさせてくれるとされています。
- 安眠(あんみん)
- 位置:耳たぶの後ろにある出っ張った骨(乳様突起)のすぐ下から、うなじの方向へ指1本分後ろに進んだところにある窪み。
- 効果:その名の通り、安らかな眠りを誘うツボです。脳への血流を良くし、首から頭にかけての緊張をほぐすとされています。
- 百会(ひゃくえ)
- 位置:頭のてっぺんのほぼ中央。両耳の最も高い場所を結んだ線と、顔の中心線が交わる点。
- 効果:自律神経を総合的に調整してくれます。極度の精神的ストレスで頭に血が上っているような状態を落ち着かせ、過覚醒の脳波を鎮めるとされています。
【科学的に正しい自己指圧のやり方】
ただ闇雲に押せばいいというわけではありません。
就寝の「1時間前から30分前」の間に行いましょう。ここが自律神経を切り替えるベストな時間帯です。
そして、重要なのは「強さ」。痛すぎるのは逆効果です。「痛気持ちいい」と感じる程度の優しい圧で、円を描くように持続的に押します。1つのツボにつき2〜3分間、全体で10〜15分ほどかけてゆったりと行いましょう。
思い出した時にやるのではなく、毎晩のルーティンとして「4週間」続けてみるといいですね。臨床試験でも「ツボ押し」を継続することで、寝つきの良さや睡眠の質が客観的なデータとして定着することが確認されています。
(参照:Efficacy of multiple acupoint stimulation therapies for primary insomnia patients: a systematic review and network meta-analysis)
(参照:Acupoint Sensitivity in Patients with Primary Insomnia and Its Correlation with Polysomnography and Heart Rate Variability: A Cross-Sectional Study)
(参照:Beyond nighttime symptoms: acupuncture for daytime dysfunction improvement in insomnia—a meta-analysis)
不眠症の治し方や改善方法についてのまとめ

不眠症の治し方や改善方法について解説していきました。まとめると
- 不眠症といっても、さまざまなタイプがあり、個人によっても不眠症の原因が異なる
- そのため、不眠症の治し方の根本や「非薬物治療」であり、生活スタイルの見直しや環境の変化、心在り方などを探る必要も。
- ただし、必要な場合はもちろん「薬物治療」も検討されるので、我慢しないで医療機関でも相談を。
- 生活習慣のポイントは人によって違うが、生活に緩急をつけたり、環境を整えるのは大切。(中には医学的介入が必要な不眠症もあるので注意)
- 薬物療法は不眠症のタイプによって合っている薬は違う。薬の性質を理解して、必要な時に使うのが大切
- ツボ押しもある程度効果的な場合がある(ただし、あくまで補助的)
といえます。不眠症は社会的背景が大きい分、一般論では話にくいことも多いので、ぜひ個別にご相談いただけますと幸いです。精神疾患が大きく影響している場合は、精神科専門のクリニックにも紹介させていただきます。
あわせてこちらもオススメです
- 片頭痛【症状・診断基準・対処法・薬】について解説
- 鉄分不足による貧血「鉄欠乏性貧血」の原因や食事・治療について解説
- 新しい24時間ホルター心電図を不整脈・動悸の方に行っています【費用・結果までの時間】
- 立ちくらみやふらつきで多い神経調節性失神・起立性低血圧について【原因・予防・治し方】
- 蕁麻疹(じんましん)はストレスから?蕁麻疹の原因や薬・治し方について解説
【この記事を書いた人】
一之江駅前ひまわり医院院長の伊藤大介と申します。プロフィールはこちらを参照してください。


















