突然ですが、あなたは「尿酸を下げる薬」を服用していますか?
- 痛風発作を起こしたことがある
- 腎臓結石があり、尿酸結石が疑われる
- 生活習慣病の高リスクがあり、生活習慣が高くても高尿酸血症が続いている
など、さまざまな理由で「尿酸を下げる薬」が内服されています。
しかし、実際内服されている方の中には
- 尿酸値を薬を飲まずに放置したらどうなるのか?
- 実際、尿酸を下げる薬を飲むとどれくらい下がるのか?
- 尿酸を下げる薬はいつまで飲み続ければよいのか?
など疑問に思う方も多いでしょう。今回は、そのような「尿酸を下げる薬」について、わかりやすくお答えしていきます。
高尿酸血症については尿酸値を下げるには?尿酸値の原因や基準・食べ物についてもあわせて参照してください。
高尿酸血症とは?
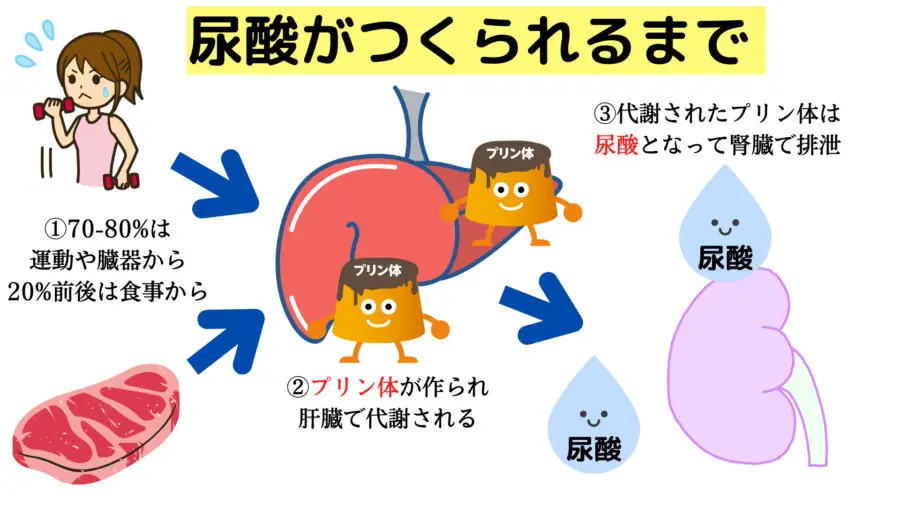
高尿酸血症は「尿酸が体内で過剰に生成されたり、排出がうまくいかないことで血液中の尿酸値が高くなる状態」のこと。
尿酸のもとになっている「プリン体」は本来運動したり臓器を動かしたりするためのエネルギー源。そのため、いつも体内で作られており、80%は体内で合成され20%は食事で補われます。
尿酸はそのプリン体が肝臓で代謝された「エネルギーの燃えカス」のようなものですが、プリン体が作られすぎたりうまく排出されないと血液中に過剰にたまってしまいます。これが高尿酸血症です。正常な方は
- 成人男性:3.5~7.0 mg/dL
- 成人女性:2.5~6.0 mg/dL
とされていますが、高尿酸血症では一律7.0 mg/dLの場合と定義されています。そして、
- 痛風発作を起こしたことがある、痛風結節のある方
- 尿酸値が8.0mg/dl以上で腎臓病、尿路結石など合併症のある方
- 尿酸値が9.0mg/dl以上の方(痛風発症率が急上昇するため)
なら、治療した方が健康上の利点が大きいとされているのです。そして、尿酸値を下げる方法は「生活習慣の見直し」と「尿酸値を下げる薬の内服」のいずれかになります。
尿酸値を下げる薬の一覧表
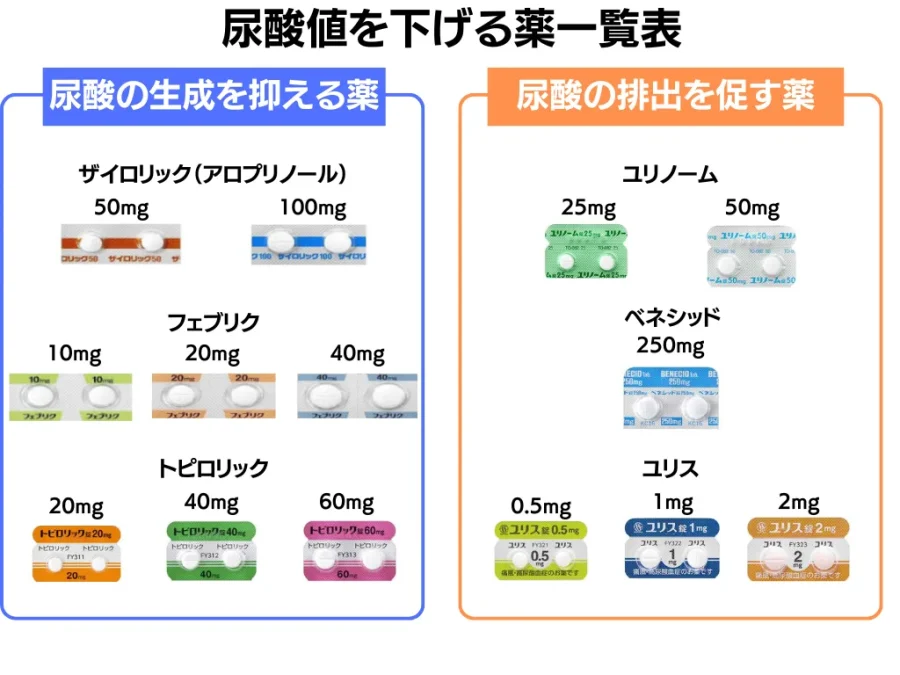
尿酸値を下げる薬は主に2つのタイプに分かれます。1つは尿酸産生を抑制する薬、もう1つは尿酸排泄を促進する薬です。
① 尿酸が作られるのを抑える薬
尿酸の生成を抑える薬の多くは、主にキサンチンオキシダーゼという酵素を抑える薬です。
キサンチンオキシダーゼとは、プリン体代謝の最終段階であるヒポキサンチンやキサンチンを尿酸に変換する酵素。この作用を抑える酵素で、プリン体から尿酸が作られにくくなるので、尿酸値が下がるというわけです。
具体的には以下の薬が尿酸産生を抑える薬となります。(カッコ内は一般名)
- ザイロリック(アロプリノール):50㎎、100㎎
- フェブリク(フェブキソスタット):10㎎、20㎎、40㎎
- トピロリック(トピロキソスタット):20㎎、40㎎、60㎎
ではそれぞれどのように違うのか。色々ありますが、フェブリクは1日1回に対して、ザイロリックやトピロリックは1日2回なので、1日1回がよいならフェブリクがよいでしょう。一方、長い間エビデンスが培われているのはアロプリノールなので、信頼性においてはザイロリックに軍配が上がります。
また、ザイロリックは腎代謝なので、腎機能が低下している人には容量を調節する必要がありますが、フェブリクやトピロリックは肝代謝なので、腎機能が低下している人も容量を調節する必要はありません。
② 尿酸の排出をうながす薬
一方、尿酸の排泄をうながす薬は、腎臓で尿酸が再吸収されるのを防ぐことで、体外へ尿酸を排出しやすくする薬です。
腎臓の尿細管には尿酸を再吸収するための「URAT1」という輸送体があるのですが、これらの薬はこの輸送体の働きを抑える働きを持っています。そのため、一度腎臓で濾過された尿酸の再吸収が減少し、より多くの尿酸が尿とともに体外へ排出され、血中の尿酸濃度が低下するというわけです。(カッコ内は一般名)
尿酸の排出をうながす薬としては以下の薬があります。
- ユリノーム(ベンズブロマロン):25㎎、50㎎
- ベネシッド(プロベネシド):250㎎
- ユリス(ドヌラチド):0.5㎎、1㎎、2㎎
尿酸の産生を抑える薬と排出を促す薬は一緒に使っても構いません。また、どちらの方が効果的かは患者さんによって異なります。例えば、尿路結石を抑えるのが目的なら「尿酸産生抑制薬」を使うことになりますね。(尿中の尿酸値が高くなってしまうため)
どちらの機序でも、継続的に使って発症を予防することが大切です。
尿酸を下げる薬の効果は?

では、実際生活習慣の見直しを行いながら、尿酸を下げる薬を使うとどのような効果があるのでしょうか?順番にみていきましょう
① 痛風になりにくくなり、痛風結節を抑えられる
痛風とは「高尿酸血症が原因で、尿酸が結晶化し関節に沈着する」こと。痛風は体重がかかりやすい場所に置きやすく、関節の痛みや腫れがでてきます。典型例では、足の親指の付け根に「風にあたるだけでも痛いくらい」の激痛が走ります。
実際、一度痛風になった方が尿酸を下げる薬を内服することで、再発しにくくなることはいくつかの臨床研究でいわれています。
例えば、2011年に発表された臨床試験では、尿酸を下げる薬を内服すると、尿酸を下げる薬を2~4週投与すると21~40%の方が「痛風結節の少なくとも1つ」が消失したとされています。(プラセボは7%)
ほか、フェブキソスタット投与の痛風患者 116 人のうち結節を認めた 26 例で 5 年間の治療により18人(69%)で結節の消失を認めたとしていますが、結節消失を認めなかった群との尿酸値の違いなどは検討されていません。
いずれも小規模な臨床研究ですが、おおむね「痛風発作を起こしたら、尿酸値を下げる薬で再発しにくくなる」とは言えそうです。
② 腎機能低下を抑えられる
尿酸値を下げる薬は、痛風の発作を予防するだけでなく、腎臓を保護する効果もあります。高尿酸血症が放置されると、尿酸結晶が腎臓に沈着し、腎結石や腎機能低下を引き起こすことがあります。
尿酸産生抑制薬や尿酸排泄促進薬によって、血中の尿酸濃度を適切な範囲に保つことで、尿酸結晶の腎臓への沈着を防ぎ、腎機能の低下を遅らせることができるのです。
実際、2018年の高尿酸血症のガイドラインでは、ランダム化試験をまとめた結果を発表しており、尿酸を下げる薬を使った方134人とそうでない方106人を比較したところ、尿酸を下げる薬を使うことで腎機能悪化が49%抑えられたとしています。
また、フェブリクを対象としたランダム化試験でも、6か月間内服した方(45人)とプラセボ群(48人)と比較したところ、平均の腎機能の指標(eGFR)が
- プラセボ群では32.6から28.2に悪化
- フェブリク内服群では31.5から34.7まで回復
と真逆の結果になったのです。このことから、試験人数は小規模ですのでエビデンスとして弱いですが、高尿酸血症で腎機能低下がある方は尿酸を下げる薬を使った方がよいことになります。
(参照:高尿酸血症・痛風の治療ガイドライン第3版)
(参照:Efficacy of Febuxostat for Slowing the GFR Decline in Patients With CKD and Asymptomatic Hyperuricemia: A 6-Month, Double-Blind, Randomized, Placebo-Controlled Trial. Am J Kidney Dis. 2015 Dec;66(6):945-50.)
③ 尿路結石の再発を予防できる
高尿酸血症は、実は尿路結石の発生にも大きく関わります。しかも単純に「尿酸結石ができやすい」というだけでなく、尿路結石のなかで最も頻度が高いシュウ酸カルシウム結石の形成にも大きく関与しているのです。
実際、尿路結石を抑える目的で、尿酸生成抑制薬を内服するのは再発予防に有用であることがいわれています。
実際行った臨床試験では、2年間アロプリノール(200mg/日)投与すると、高尿酸尿を伴うシュウ酸カルシウム結石の再発率が、
- プラセボ群で36.6%
- アロプリノール投与群で18.8%
と有意に低下していることがわかっています。
(参照:尿路結石症診療ガイドライン 2013年版)
高尿酸血症・痛風の治療ガイドライン第3版では、他の検討項目として
- 高尿酸血症合併高血圧患者に対して尿酸降下薬は非投薬に比して推奨できるか?
- 高尿酸血症合併心不全患者に対して尿酸降下薬は非投薬に比して推奨できるか?
についても記載されていますが、いずれも「生命予後改善を目的とし た尿酸降下薬の投与は積極的には推奨できない」と結論づけています。つまり、尿酸が高いから全例行うというわけではありません。
ここまでをまとめると、尿酸を下げる薬の主な効果や目的は次の通りとなります。
- 将来痛風になりにくくする
- 出来てしまった痛風結節を抑える(痛風の再発予防)
- 腎機能低下の進行を抑える
- 尿路結石の再発予防になる
単純に「尿酸が高いから抑える」ではなく、「なぜ尿酸を抑える薬を飲んでいるのか」を明確にしながら内服するのが大切ですね。
尿酸を下げる薬はいつまで続けた方がいい?

では、尿酸を下げる薬はどれくらいの間続ける方がよいのでしょう。実は一定とした期間は定められていません。病態や個人差が大きいからですね。
先の臨床研究の結果では6か月くらいで一度効果判定を行っている論文が多いため、「6か月」が1つの目安となるでしょう。しかし、その間に尿酸を作りやすい生活習慣を続けていたらまた元に戻ってしまうので、注意しましょう。
また、臨床論文によっては「2年間」や「5年間」続けている論文もあるので、年単位で続けていたとしても安全性には問題ありません。
あとは、尿酸は生活習慣によっても下げることができます。ぜひ尿酸が高かったら「生活習慣を見直すサイン」と考えてみてください。
そして、尿酸を下げる薬は「生活習慣で改善するまでの間、痛風や腎機能低下を抑えるための補助薬」くらいに考えていただくと幸いです。(でないと根本治療に至りません)
尿酸についての生活習慣の改善方法については以下も参照にしてください。
尿酸を下げる薬の副作用は?

尿酸を下げる薬はいずれも長期間の使用経験もあり、比較的副作用が少ない薬が多いですが、例えば以下のような副作用があることがあります。
- 胃腸の不快感:胃痛、腹痛、下痢、便秘、吐き気などの消化器系の症状が現れることがあります。
- 関節痛:フェブリク®などの薬では、1~5%未満で関節痛や四肢の痛みが生じることがあります。
- 発疹(まれ):皮膚のかゆみや発疹が現れることがあります。重度の場合は、スティーブンス・ジョンソン症候群や中毒性表皮壊死融解症(TEN)といった重篤な皮膚症状が現れることもあります。
- 肝機能障害:肝臓への影響がある場合、肝機能が低下し肝炎が起こることがあります。
- 腎機能障害:まれに、薬剤性間質性腎炎といって、炎症によって腎臓の機能が低下することがあります。
- 腎結石や頻尿:一部の尿酸を尿から排出する薬により、腎結石や尿の回数が多くなることがあります。
- アレルギー反応:まれに、薬に対するアレルギー反応が起こることがあります。重篤な場合は、アナフィラキシーショックという緊急を要する症状が現れることもあります。
これらの副作用が見られたら、かかりつけの医師に相談するようにして、薬の効果と副作用含めて相談してみてください。
また、痛風の方が尿酸を下げる薬を使う際、痛風発作が起きやすいデメリットがあります。したがって、
- 尿酸を下げる薬は痛風発作が収まってから使用する
- 用量は最小量から使用して徐々にあげていく
のが原則になりますのでご注意ください。
(参照:アロプリノール添付文書)
(参照:ドチヌラド添付文書)
(参照:プロベネシド添付文書)
(参照:フェブキソスタット添付文書)
尿酸を下げる薬についてのまとめ

いかがでしたか?今回は、尿酸を下げる薬の効果や副作用、内服期間などについて解説していきました。まとめると
- 尿酸を下げる薬を使うことで、痛風予防になったり痛風結節の縮小・腎機能の低下や尿路結石の抑制に効果的。
- 主な薬の種類には、尿酸産生抑制剤(アロプリノール、フェブキソスタットなど)と尿酸排泄促進剤(ベンズブロマロン、プロベネシドなど)がある。
- 尿酸を下げる薬の内服期間に一定期間はない。状況や病態によっても大きく異なる。
- 副作用には、胃腸の不快感、発疹、肝機能障害、腎機能障害、アレルギー反応などがある。
といえます。薬はすべて目的があって内服します。放置するのも問題ですが、漫然と飲むのもよくないですよね。「なんでこの薬を飲んでいるか」納得できてるかも大切だと思っています。
高尿酸血症や痛風発作についての対処も当院でも行っておりますので、ぜひご遠慮なくご相談ください。
【この記事を書いた人】
一之江駅前ひまわり医院院長の伊藤大介と申します。プロフィールはこちらを参照してください。












-1-400x400.webp)


この記事へのコメントはありません。