こんにちは、一之江駅前ひまわり医院院長の伊藤大介です。
特に夏になると必ず受診されることが多くなるのが「虫刺され」。特に子供の場合は真っ赤に腫れあがり、痛みを伴ったりするので「本当に虫刺され?」と思われるケースも少なくありません。
しかも、虫刺されといっても軽視してよいものではありません。虫刺されを放置して腫れがひどい時は、様々な合併症が出てくることもあるのです。
今回は、虫刺されの特徴や薬・予防方法や虫刺されの腫れが治らない時の対処法に至るまで解説していきます。
虫刺されの対処法を動画で下部にまとめてありますので、ぜひ参考にしてください
虫刺されの種類によっても異なります。併せて下記も参考にしてみてください。
虫刺されとは?

「虫さされ」は文字通り「昆虫やクモやダニなどの節足動物によって引き起こされる皮膚炎」の総称です。医学的には「虫刺症」といいますね。皮膚炎を引き起こす原因となる主な虫としては、
- 吸血する虫:蚊(ヒトスジシマカ・アカイエカなど)・アブ・ブヨ・ノミ・トコジラミ
- 刺す虫:ハチ(スズメバチ・アシナガバチ・ミツバチなど)
- 咬む虫:クモ・ムカデ
があげられます。また、毛針に触れると皮膚炎を起こす「毛虫」も広義の「虫刺され」です。
そのうち特に夏場を中心に多くなるのは「蚊」や「ブヨ」によるもの。蚊といえば6月~8月を想像される方が多いですが、実は4月~11月までの半年以上もの間を活動時期としているので注意が必要です。ブヨが発生する時期も3月~10月であり、特に「梅雨入り~9月」に活発が活動になるので、6月くらいから秋には虫刺されで来院される方が多くなります。
(参照:日本皮膚科学会「虫刺されの原因となる虫にはどんなものがありますか?」)
虫刺されの症状の特徴は?

刺した虫によっても異なりますが、一般的に虫刺されの皮膚症状は「即時型反応」と「遅延型反応」に分かれます。
① 即時型反応
虫刺されによる即時型反応とは、虫の唾液や毒などが皮膚内に注入される際に、刺された直後から出てくる反応のこと。これは刺された直後に現れる反応で、一般的には数分から数時間以内に症状が出現します。即時型反応の主な症状は「痛み」「赤み(発赤)」「腫れ」「かゆみ」などがあります。この痛みは虫に咬まれたり、刺されるという物理的な刺激によって生じるとされています。
即時型反応では虫の成分に対して直後から反応する分、数時間で軽快されることがほとんどです。
② 遅延型反応
一方、遅延型反応とは、刺された後にしばらく時間が経ってから現れる反応のこと。
虫刺されを受けた1~2日後に起こるかゆみや赤み・水ぶくれなどのアレルギー反応です。
遅延型反応では、白血球などの炎症反応が刺された箇所に集まり炎症物質を放出。炎症物質が血管を拡張させ、刺された箇所全体の腫れとかゆみを引き起こします。一般的には数時間後から1~2日後に症状が現れます。
遅発型反応はアレルギー反応によるもので、注入された唾液や毒に対して体が過剰に反応することで起こります。遅発型反応の主な症状も、皮膚の赤みやかゆみ、腫れなどですが、一般的に即時型反応よりも強くでることが多いです。
遅発型反応は、刺された人の免疫応答の強さにより、症状の強弱が大きく変わります。
特に指や耳などに虫刺されが起こった場合、耳や指自体がパンパンになることもしばしば経験します。(子供に多いですね)虫刺されの腫れがひどいときは、水ぶくれを生じたり、周囲の皮膚に痛みが生じることもあります。一般的に「かゆみを伴う硬いしこり」として生じることが多いです。
しかしハチなどの場合は、アナフィラキシーとして全身に生じることもあり注意を要します。
虫の種類による症状の違いは?

では、虫の種類によって症状の違いはあるのでしょうか。一般的には虫の種類によって次のような特徴を持ちます。
① 蚊
蚊に刺された場合、その直後にかゆみや腫れが出現します。これは蚊が吸血する際に唾液中の物質が皮膚に接触し、体がこれを異物と認識して即時型反応を引き起こすためです。そして、1-2時間ほどでこれらの症状は薄れていきます。
そして、次の日になると遅発型反応が現れることがあります。これは体が蚊の唾液中の物質に対してさらなる免疫反応を示し、再びかゆみや腫れが出現するためです。特に小さな子どもによく見られ、青年期以降では即時型反応が主体となるといわれています。
ここで放置すると、後述する「蜂窩織炎」や「とびひ(伝染性膿痂疹)」になることがあり、非常に注意が必要です。よく「自分で対処しようとしたが、もっとひどくなった」と来院され、切開などの処置が必要になることもしばしばです。
また、「蚊刺過敏症」や「蚊アレルギー」といって、皮膚症状以外にも全身症状が現れることもありますし、海外で蚊にさされた場合は「マラリア」や「デング熱」などの「蚊媒介感染症」にかかることもあります。
② ブヨ(ブユ・ブト)
ブヨは蚊に似た外見を持ちますが、刺された直後には特に症状は出現しないのが特徴です。半日ほど経つと、赤み、腫れ、かゆみの症状が出現し、次第に強くなります。刺された箇所を掻くことで、赤みやしこりが残ることもあります。
しばしばブヨは蚊よりも強い腫れになって来院される方も多い虫ですので、蚊以上に注意が必要ですね。
③ ハチ
ハチに刺されると、その場で強い痛みや灼熱感を伴います。刺された箇所の皮膚が赤く腫れ、場合によっては出血することもあります。これらの症状は、1日もすれば大抵改善します。ただし、まれアナフィラキシーなどの反応がおこったり、二次感染を起こすことがあるので注意が必要です。
(アナフィラキシーについては、アナフィラキシーの原因や時間経過・対応について解説を参照してください。)
④ ノミ
ノミに刺されると、通常は皮膚に小さな赤い点または斑点が現れます。これらの刺し跡は通常、膨らんでおり、中央部が若干凹んでいます。ノミに刺された部位は非常にかゆいのが特徴で、ここを掻いた結果として皮膚が荒れたり、二次的な感染を引き起こす可能性があります。
ノミによる刺し跡は通常、足首や下腿部に集中して現れます。これはノミが低い位置から飛び跳ねて人間を刺す傾向があるためです。ノミの刺し跡はしばしば直線状または群がって現れます。
⑤ ムカデ
ムカデに噛まれると、被害者は強い痛みを感じることが多いです。刺された箇所は赤く腫れ、しばしば2つの小さな傷跡が見られます。これらはムカデの毒針(鋏角)が皮膚に刺さった跡です。
ムカデの噛み跡の周囲にはしばしば赤みが広がり、ここには痛みと腫れが伴います。場合によっては、全身的な症状(頭痛、悪寒、発熱、吐き気)が現れることもあります
また、ダニやマダニ・毛虫については、以下を参照いただくと幸いです。
このように、なかなか虫の鑑別までは難しいものの、多くの方を見ている経験則上、ある程度の鑑別は可能です。中には対策が必要な虫もいるので、実際の虫刺されの皮膚症状をみながら、予測される虫対策についてもアドバイスするようにしています。
(参照:Insect bites. BMJ 2020;370:m2856 | doi: 10.1136/bmj.m2856)
虫刺されの薬は?

このように虫刺されは「即時型反応」「遅延型反応」に伴う強い炎症が病気の主体のため、虫刺されの薬としては炎症を抑える薬が中心になります。
① 炎症を抑える塗り薬
虫刺されは炎症が主体なので、「炎症を抑える塗り薬」が主体です。具体的には、ステロイド外用薬が中心となります。
軽症であれば市販のかゆみ止めでもよいのですが、赤みや腫れが普通の湿疹よりも強いことが多く、なかなかかゆみが止まりません。また市販薬の中によく含まれる「キシロカイン」は麻酔薬なので、麻酔が効いているころはよいのですが、炎症を抑えるわけではないので、麻酔が切れると同様にかゆくなります。
虫刺されの炎症を放置すると傷あとになりやすく、虫刺されの場所が茶色の色素として残っている方もしばしば拝見しますので、早めの治療が大切ですね。「ステロイドの塗り薬に抵抗がある」という方は相談いただければ適宜対応させていただきます。
② かゆみを抑える内服薬
虫刺されや非常に強いかゆみを伴うことが特徴で、かきこわすと腫れが強くなったり、他に「とびひ」して悪化することもしばしばあります。そうした虫刺されによる悪化を防ぐうえで、早めにかゆみを抑える飲み薬を処方することがあります。基本的にはアレルギー反応を抑える「抗ヒスタミン薬」が中心です。
③ 合併症に対する薬(抗生剤など)
虫刺され自体は早めに治療すれば、大した合併症も引き起こさずに軽快します。しかし、放置してしまうと、「とびひ」や「強い腫れ(蜂窩織炎)」などの合併症を引き起こすことがあるため、虫刺されは実は非常に注意が必要な疾患です。
例えば「とびひ」が起こってしまった場合は、抗生剤の内服や塗り薬が必要になったりしますので、合併症に合わせて適宜対応いたします。とびひの詳しい説明に関してはとびひ(伝染性膿痂疹)について解説【症状・治療】を参照してください。
ただし、これらの治療はあくまで現在の皮膚症状を抑えるのが目的です。原因虫からの回避、あるいはその駆除対策を実施しなければ、新たな虫さされの症状が現れる可能性があります。
虫刺されの腫れが治らない時の対処法は?
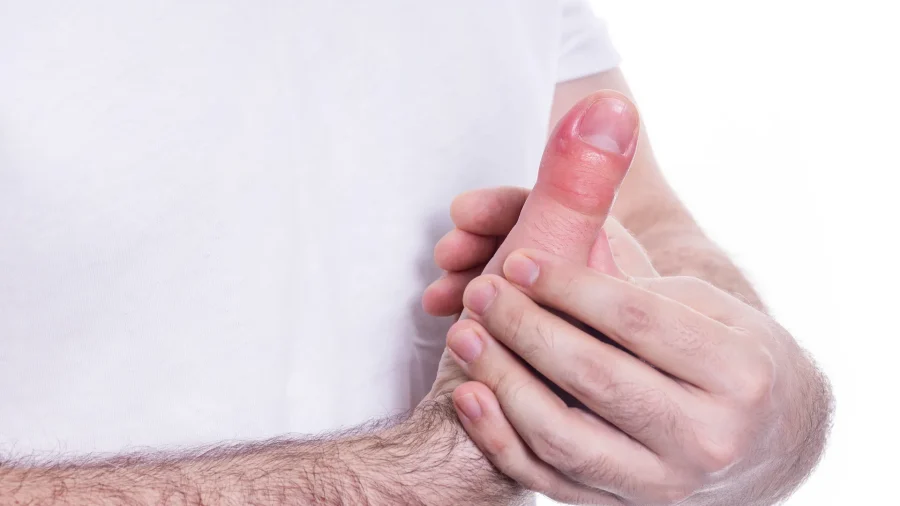
虫刺されが「軽症」であれば市販薬で対応可能ですが、腫れが強い場合は非常に注意が必要なのも「虫刺され」。腫れが強い場合はどうすればよいでしょうか。ポイントを3つお話します。
① なるべく早く医療機関に受診する
特に子供の場合は、虫刺されでかき壊した場合、とびひになってしまうことが時々あります。一度「とびひ」になってしまうと容易に全身に広がってしまいます。
また、子供以外も虫刺されを放置すると、皮膚の下である「脂肪層」にまで炎症が広がり、「蜂窩織炎」になることもあります。
虫さされから雑菌が入り膿のかたまりが生じ、切開して膿を取り出す手術をしなければならなかった例もしばしば経験しています。いずれにせよあまり虫刺されを放置してもよいことはありませんので、「腫れが強いな」と感じたら早めに皮膚科に受診し、適切な治療をうけていただくのをオススメいたします。
とびひについてはとびひ(伝染性膿痂疹)について解説【症状・治療】を参照してください。
② 腫れが強いときは冷やす
虫刺されで腫れが強く、すぐに医療機関にいけない場合は、一時しのぎとして市販薬の虫刺されの薬を使用したり、流水や保冷剤などで患部を冷やしてかゆみを抑えるのも有効になります。ただし「市販薬の虫刺されでかぶれた」ということもよく経験しますので、使い慣れたものがあればそれに越したことはありません。
虫刺されや前述のようにアレルギー反応を伴う患部の炎症が主体です。急性の炎症に対しては「冷やす」方が有効な方が多いです。しかし保冷剤を直接あてると冷えに伴う炎症を生じるので、タオルにまくなどして肌を適宜休ませるようにするとよいですね。
③ かきこわずに清潔に保つ
腫れが強くなったら一番重要なのは「かきこわさない」こと。かきこわすと雑菌が入り込み悪化することが多くなります。
患部を清潔に保ち、感染を防ぐことが大切です。また、患部を掻かないように注意し、患部をさらに刺激する行為(例えば、タイトな服を着るなど)は避けるしょうにしましょう。
どうしても掻き壊したくなりたくなるくらい強い炎症の場合は、病院にいくサインだと思って、かき壊す前に早めに病院にいくようにしましょう。
虫刺されを予防するには?

虫刺されは早めの症状改善も大切ですが、繰り返さないように予防することも大切。ここでは、蚊やブユ(ブヨ、ブト)を中心した虫刺されの予防方法をお知らせいたします。
① なるべく肌の露出を少なくする
蚊やブユなどの虫は、やはり肌が露出している部分を刺します。特に野外活動をするときは、長袖・長ズボンを活用するようにしましょう。特によく刺される場所は、靴下とズボンの間の足首の部分や、サンダル着用時の足の甲などです。
熱中症のこともあるのでバランス感覚が必要ですが、なるべく肌を覆った方が虫刺されの予防にはよいですね。
② 虫の多い場所に近づかない
やはり虫刺されの予防には虫が多い場所に近づかないのが基本です。例えば蚊の場合は、池や水たまり・地面や岩のくぼみや植木鉢の受け皿などに多くいます。
ブユの場合は、日光をさえぎるたくさんの木に囲まれた場所や川沿いのキャンプ場、きれいな水辺などに多く発生し、比較的涼しい時間帯に活動します。
このように、各虫の種類によって主に活動する場所が決まっているので、近づかないことが基本になります。また上記の場所に近づく際には、虫よけ対策を徹底することが大切ですね。
③ 虫よけスプレーを活用する
虫刺されの予防としてなるべく服を覆った方がよいですが、それでもすべて服で覆うことなどできませんよね。そこでやはり携帯用蚊取りや、防虫スプレ-などの忌避剤を用いるのも必要です。
ちなみに、除け剤(忌避剤)の代表であるディートには、小児に対する使用上の注意として、
- 顔には使用しないこと
- 生後6ヶ月未満の乳児には使用しないこと
- 2歳未満の幼児では1日1回、2歳以上12歳未満の小児では1日1~3回の使用にとどめること
などがありますので、必要に応じて適切に使ってください。(参照:日本皮膚科学会HP)
【動画】虫刺されに対する対処法
あわせてこちらもオススメです
- アナフィラキシーの原因や時間経過・対応について解説
- マダニに刺されたら?マダニの大きさから症状・マダニ対策について解説
- とびひ(伝染性膿痂疹)について解説【症状・治療】
- ダニ刺されの特徴について解説【症状・薬・治らない時やダニ対策】
- 毛虫に刺されたら?毛虫皮膚炎の症状や治し方・予防法について
- 水いぼはうつる?水いぼ(伝染性軟属腫)の症状や治療・日常のケアについて
【この記事を書いた人】
一之江駅前ひまわり医院院長の伊藤大介と申します。プロフィールはこちらを参照してください。



















この記事へのコメントはありません。