「人食いバクテリア」という感染症をご存じですか?すごいネーミングですよね。正式名称は「劇症型溶血性レンサ球菌感染症」です。
実は、この「劇症型溶血性レンサ球菌感染症」が近年に見ないほど増加していることが、国立感染症研究所から発表され注目されています。
「人食いバクテリア」の俗称をもつほど非常の致死率が高い疾患なのですが、一体どんな感染症なのでしょうか?
今回は、劇症型溶血性レンサ球菌感染症の日本の状況、感染経路から症状、予防方法に至るまでわかりやすく解説していきます。
「人食いバクテリア」劇症型溶血性レンサ球菌感染症とは?
劇症型溶血性レンサ球菌感染症は、まれではありますが、非常に重篤な細菌感染症です。医療の世界では名称が長いので英語の「Streptococcal Toxic Shock Syndrome」の頭文字をとって「STSS」と呼ばれたりします。
STSS は急速に低血圧、複数の臓器が機能不全に陥り、さらには死に至る可能性がある非常に厳しい感染症。アメリカCDCでの報告によると、積極的な治療にも関わらず、劇症型溶血性レンサ球菌感染症の死亡率は30%~70%と非常に高い致死率。9,557人を調査したアメリカの調査でもSTSSでの致死率は38%となっています。
30代以降で発症しやすく、子供よりも大人の方が高い致死率となっていますね。
まさに「人食いバクテリア」の名を冠するだけあって、非常に重い感染症です。
原因菌は、咽頭炎やとびひなどで有名な「A群溶血性レンサ球菌」とよばれるものです。それが、損傷したバリア(皮膚損傷など)または粘膜を通って細菌が侵入し、さらに深部組織・血流を通って全身にまで広がることでSTSSに発展します。
A群溶血性レンサ球菌による「溶連菌咽頭炎」「とびひ」については下記も参照してみてください。
(参照:CDC「Streptococcal Toxic Shock Syndrome」)
(参照:Epidemiology of Invasive Group A Streptococcal Infections in the United States, 2005–2012)
(参照:国立感染症研究所「劇症型溶血性レンサ球菌感染症とは」)
劇症型レンサ球菌感染症は日本でも増加中
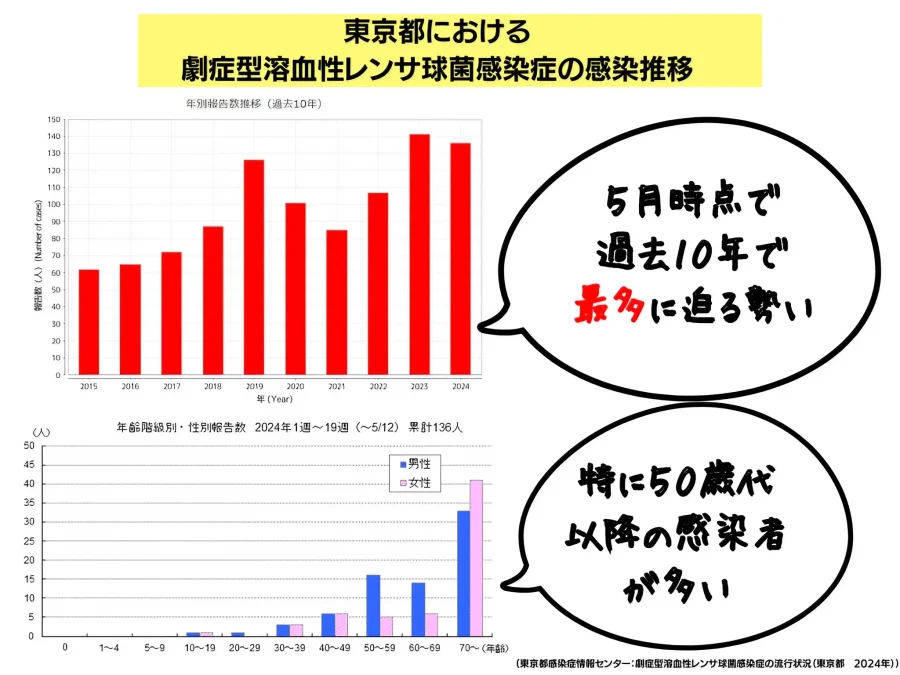
劇症型溶血性レンサ球菌感染症は、海外でも増加している報告がありますが、現在国内でも増加しています。
東京都の発表によると、2015年から増加傾向にありましたが、2024年5月12日時点で過去10年に最多の140例に迫る勢いとなっています。もちろん、5月以降も増加することが見込まれるので、2024年は最多記録を更新することでしょう。
また、今年は50歳以降の感染者が多いことが特徴の1つ。男性では50歳から感染者数が増え始め、70歳以上で急上昇する一方で、女性では、50歳以降も男性ほど増加せず、70歳以上で急上昇するという傾向をとっています。
原因菌である「A群溶血性レンサ球菌感染症」は小児や若年者におこりやすい感染症なのにも関わらず、劇症型になると50歳以降におこりやすいのは何とも不思議な感染症ですね。
とにかく、今年については劇症型溶血性レンサ球菌は年齢が高いほど要注意な感染症といえます。
(参照:A群溶血性レンサ球菌による劇症型溶血性レンサ球菌感染症の50歳未満を中心とした報告数の増加について(2023年12月17日現在))
(参照:劇症型溶血性レンサ球菌感染症の流行状況(東京都 2024年))
劇症型溶血性レンサ球菌感染症の症状は?
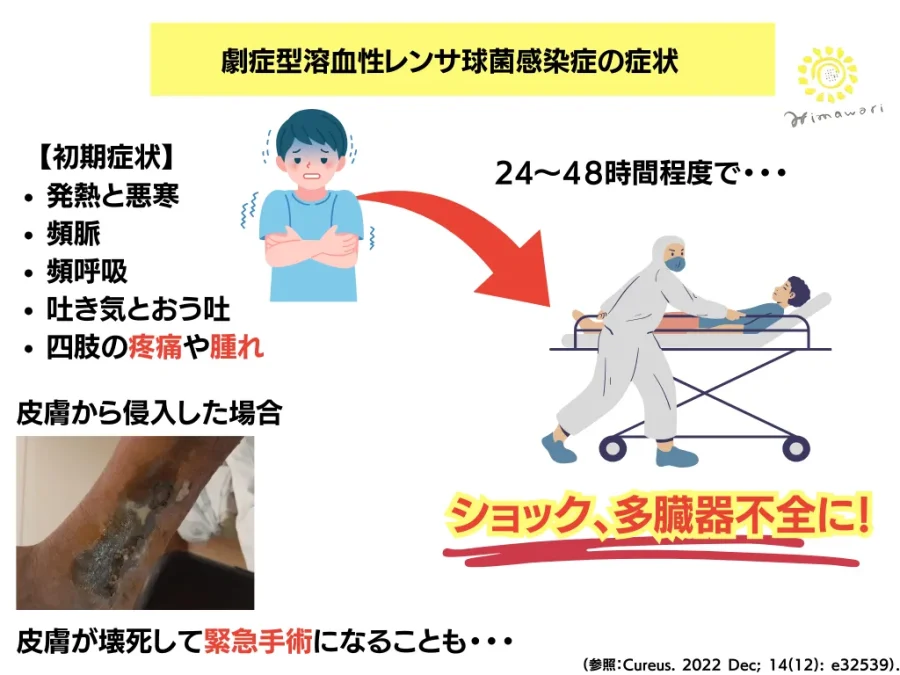
致死率の高い「劇症型溶血性レンサ球菌感染症」。どんな症状なのでしょう。通常、次のような症状から始まります。
- 発熱と悪寒
- 頻脈
- 頻呼吸
- 吐き気とおう吐
- 四肢の疼痛や腫脹
本症で特徴的で一番多い症状は「痛み」です。多くは四肢におこります。そして、24時間~48時間以内に血圧の低下(収縮期血圧90以下)、いわゆる「ショック」が起こり、急速に肺や腎臓、肝臓を中心とした多臓器不全におちいるのです。
また、皮膚が侵入経路になった場合は、非常に特徴的な軟部組織感染症がでてきます。こちらも手足が多いですね。皮膚や皮下脂肪は黒ずみ壊死(えし)が進行し、緊急で処置をしなければならない状態になることもあります。(この時点で集中治療室での治療は必須です)本来まれな感染症ですが、この「壊死性軟部組織感染症」という状態になったら、約40~50%の確率でSTSSに発展するといわれています。
このように、STSSにまで発症する人はかなり稀ではありますが、一度発症したらかなり早急でかつ高度な医療が求められる疾患です。だからこそ、STSSにならないようにA群溶血性レンサ球菌感染症のうちに早めに対応し、感染予防策をしっかり行う必要があります。
(参照:CDC「Streptococcal Toxic Shock Syndrome: All You Need to Know」)
(参照:国立感染症研究所「劇症型溶血性レンサ球菌感染症とは」)
(参照:Toxic Shock Syndrome: A Literature Review)
劇症型溶血性レンサ球菌感染症の感染経路は?
では、普段の私たちの感染症の原因菌である「溶血性レンサ球菌」がどうして「劇症型溶血性レンサ球菌感染症(STSS)」にまで至ってしまうのでしょうか。
実は、まだSTSSの発症メカニズムは完全にはわかっていません。一般的にはレンサ球菌感染症とレンサ球菌により発生する毒素(エンテロトキシン)に対しての宿主の過剰な反応の「連鎖」が高い致死率を生み出しているといわれています。
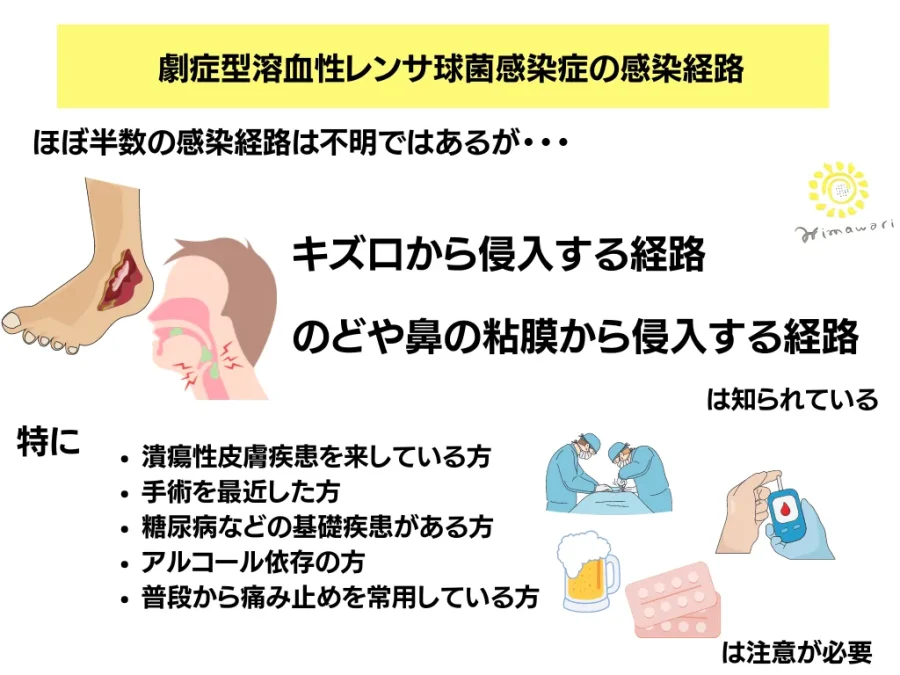
また、STSS患者のほぼ半数については、どのように体内に侵入したのかわかりません。しかし主に以下の感染経路から体内に侵入することがわかっています。
- ケガや手術による傷などの皮膚の傷口から侵入する経路(接触感染)
- 鼻やのどの内側の粘膜から侵入する経路(飛沫感染)
また局所や全身の免疫力が低下した時に出ることもわかっているので、
- 最近手術をした方
- 帯状疱疹や水ぼうそうのように皮膚に潰瘍をつくるウイルス感染を直近で来した方
- 感染抵抗力の弱い方(糖尿病、悪性腫瘍、肝疾患、慢性腎障害、腎障害)
- アルコール依存症の方
- 非ステロイド抗炎症薬(NSAIDs: ロキソニンやイブプロフェンなど)を普段からよく使用している方
などは特に溶連菌感染に対して注意が必要です。いわゆる「痛み止め」でなぜSTSSが発生しやすくなるかは正確なことはわかっていませんが、NSAIDsの使用により炎症の兆候を弱めて診断が遅れることや、マウスの研究でNSAIDsの投与により筋肉内の溶連菌の数が増えていることなどが指摘されています。
もちろん溶連菌感染をすでに来していることがわかったら、適切な抗生剤治療できちんと除菌をする必要があります。よく溶連菌感染でなりやすい疾患である「溶連菌性咽頭炎」「伝染性膿痂疹(とびひ)」については下記を参照してください。
(参照:CDC「Streptococcal Toxic Shock Syndrome: All You Need to Know」)
(参照:Toxic Shock Syndrome: A Literature Review)
劇症型溶血性レンサ球菌感染症の予防策は?
では、劇症型溶血性レンサ球菌感染症(STSS)にならないための予防策は何か。特に以下に気を付けるとよいでしょう。
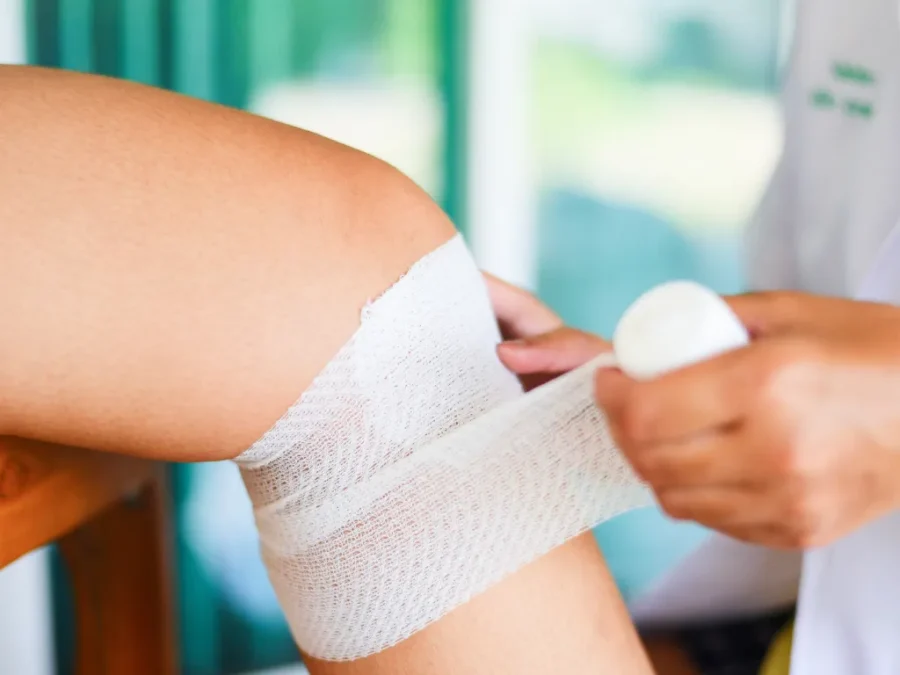
① 傷に対する管理をしっかり行う
STSSで一番侵入経路として知られているのは「傷口」からの侵入です。傷口が全身の「血流」に一番近いこともあるからでしょうね。なので、傷口に対しては清潔にして侵入させない必要があります。
特に以下の4つについて気を付けるべきでしょう。
- 創部は石鹸と流水で清潔に保つこと
- 傷口には包帯や絆創膏をもちいてきちんと保護をすること
- 傷口を処置する際には手を洗ったり、アルコールベースの消毒剤を使用すること
- 深い傷や感染性のある傷の場合は、自己判断で行わず必ず医療機関に相談すること
時々、自分で頑張って処置しても治らないで来る場合、傷口の深達度が深く難渋するケースが多いので注意が必要ですね。傷口の処置については
- 擦り傷を早く治すには?擦り傷で病院に行く目安や処置・薬について
- 水ぶくれやヒリヒリ痛みも…やけど(熱傷)の薬や処置について解説
- 切り傷の応急処置や病院に受診する目安は?早く治す方法やふさがる時間について解説
もあわせて参照してください。
② 強いのどの痛みは放置しない
原因菌である「溶連菌」はのどの痛みの原因菌でもあります。主に、高い発熱や強いのどの痛みを特徴する疾患です。
また、溶連菌咽頭炎の場合は、感染して症状が強くでると抗生剤治療なしではなかなか難渋しやすく、合併症が非常に多いのも特徴の1つです。
STSSの感染経路は完全にはわかっていないものの、溶連菌の出す毒素(エンテロトキシン)が全身に回ることで発症するといわれています。そのため、溶連菌をきちんと治療する意味でも、STSSの発症を予防する意味でも、「強いのどの痛み」を感じたら医療機関でも早めに見てもらうようにしましょう。
喉の痛みやケアにについては
も参考にしてみてください。
③ 感染対策は日頃からしっかりと行う
溶連菌も主な感染経路は「飛沫感染」と「接触感染」です。そのため普段の感染対策は十分効果があります。月なみですが、
- 手をきちんと洗う
- (特に溶連菌感染者と接触する際は)マスクをきちんとする
は有効です。過度に行う必要はありませんが、場面場面に応じて感染対策も行っていきましょう。
【この記事を書いた人】
一之江駅前ひまわり医院院長の伊藤大介と申します。プロフィールはこちらを参照してください。


















「排便後にきちんと手を洗わないで傷口を触ったりして劇症型溶連菌に感染する可能性が高い」と東京女子医大の教授がおっしゃってたが、感染者は高齢者が圧倒的に多い点から考えると合点がいく。